TIBC:
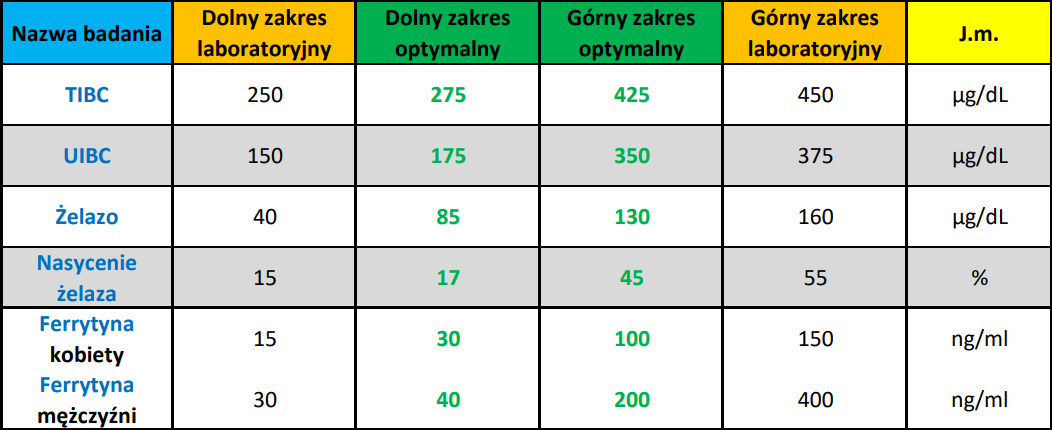
Laboratoryjny zakres referencyjny: 250–450 μg/dL
Optymalny zakres referencyjny: 275–425 μg/dL
OPIS:
Całkowita zdolność wiązania żelaza (TIBC), znana również jako zdolność wiązania żelaza transferyny, mierzy zdolność krwi do przenoszenia żelaza. Ponieważ transferyna (Trf) wiąże i transportuje większość żelaza w osoczu, TIBC jest stosowany jako przybliżony pośredni marker stężenia transferyny. Jednak białka inne niż transferyna przyczyniają się do TIBC. 1-3
Żelazo związane z transferyną stanowi tylko około 0,1 procent całkowitego żelaza w organizmie, ale jest to niezbędny i dynamiczny basen żelaza. 4 Główną funkcją biologiczną transferyny jest wiązanie jednego lub dwóch jonów żelaza żelazowego (Fe3+) i transport ich z makrofagów i miejsc wchłaniania w jelicie cienkim do wszystkich tkanek, zwłaszcza szpiku kostnego, gdzie zachodzi produkcja czerwonych krwinek. 3-5 Zdecydowana większość żelaza w organizmie jest związana z białkami, takimi jak transferyna, co minimalizuje krążenie reaktywnego wolnego żelaza, które w przeciwnym razie mogłoby wytwarzać szkodliwe wolne rodniki. 3-5 Niedobór żelaza znacznie zwiększa produkcję transferyny przez nieznane mechanizmy, co sprawia, że TIBC jest pośrednim markerem statusu żelaza. 3,6
Transferyna jest również ujemnym reagentem ostrej fazy, co oznacza, że jej produkcja zmniejsza się w stanach zapalnych. 7 Ta regulacja transferyny w dół służy zmniejszeniu ilości żelaza dostępnego dla patogenów, które potrzebują żelaza do przeżycia i przyczynia się do niedokrwistości przewlekłego stanu zapalnego. 7,8Podobnie transferyna sekwestruje żelazo w błonie śluzowej jelit, aby utrudnić przeżycie bakterii jako część wrodzonego układu odpornościowego. 9
Synteza transferyny zachodzi w całym organizmie, ale jest szczególnie rozpowszechniona w wątrobie. 10Z tego powodu TIBC może odzwierciedlać czynność wątroby. Ogólnie rzecz biorąc, TIBC może odzwierciedlać stan żelaza, stan zapalny, czynność wątroby lub kombinację tych trzech; komplikuje to interpretację poziomu TIBC.
Wysokie TIBC może być spowodowane niedoborem żelaza, ciążą, stanami zwiększonej produkcji czerwonych krwinek, niektórymi ostrymi chorobami wątroby i niektórymi lekami (np. doustnymi środkami antykoncepcyjnymi). 6,11-21 Poniżej znajduje się lista konkretnych schorzeń i leków, które mogą powodować wysokie TIBC.
Niskie TIBC może być spowodowane dziedziczną hemochromatozą, dziedziczną atransferrinemią, wielokrotnymi wlewami środków zawierających żelazo, ogromnym wzrostem doustnego spożycia żelaza, niedokrwistością złośliwą, hipoproteinemią, przewlekłą chorobą wątroby, przewlekłymi stanami zapalnymi i niektórymi przypadkami nieskutecznej erytropoezy, niedokrwistości hemolitycznej i hemosyderozy. 8,11-15,22-25 Lista konkretnych warunków, które mogą powodować niskie TIBC znajduje się poniżej.
TIBC jest użytecznym markerem poziomu żelaza, ale jest mniej czuły niż ferrytyna w surowicy i sam w sobie nie jest jednoznaczny. Należy wziąć pod uwagę powiązane markery, w tym pełną morfologię krwi (CBC), żelazo w surowicy, ferrytynę, UIBC i nasycenie żelaza. 11 Aby ustalić, czy niskie TIBC jest spowodowane stanem zapalnym, pomocny może być pomiar innych reagentów ostrej fazy, takich jak białko C-reaktywne, szybkość sedymentacji erytrocytów i fibrynogen w osoczu. 6
WSKAZANIA ZAKRESU PATOLOGICZNEGO/KONWENCJONALNEGO:
Podwyższone poziomy:6,16
- Niedobór żelaza
- Niewystarczające spożycie w diecie
- Dieta uboga w mięso
- Zespół złego wchłaniania żołądkowo-jelitowego
- Achlorhydria lub hipochlorhydria
- Zapalenie żołądka
- Zanikowe zapalenie błony śluzowej żołądka
- Autoimmunologiczne metaplastyczne zanikowe zapalenie błony śluzowej żołądka
- Helicobacter pylori zapalenie błony śluzowej żołądka17
- Celiakia
- Operacja pomostowania żołądka18
- Przewlekła utrata krwi (jeśli związany z tym stan zapalny jest wysoki, TIBC może być również niski lub normalny w tych stanach)19
- Wyraźne krwawienie
- Rana zewnętrzna
- Melena
- Hematemezis
- Krwioplucie
- Duży krwiomocz
- Obfite krwawienie miesiączkowe
- Krwawienia z przewodu pokarmowego (np. hemoroidy, szczeliny)
- Powtórne oddawanie krwi
- Nowotwory śródświetlne (np. nowotwory złośliwe przewodu pokarmowego)20
- Zespół Lasthénie de Ferjol
- Wyraźne krwawienie
- Prawidłowa ciąża (przy braku niedoboru żelaza)6
- Stany zwiększonej produkcji czerwonych krwinek
- Leczenie erytropoetyną (EPO)
- Czerwienica prawdziwa
- Niektóre ostre choroby wątroby, w tym:
- Ostre wirusowe zapalenie wątroby
- Ostra martwica wątroby
- Leki21
- Doustne środki antykoncepcyjne6
- Inhibitory pompy protonowej
- Blokery receptoraH2
- Niektóre antybiotyki (np. chinolony, tetracyklina)
- Nadmierna suplementacja wapnia
- Niewystarczające spożycie w diecie
Obniżone poziomy:11-15
- Dziedziczna hemochromatoza (HH)22,23
- Związane z ludzkim białkiem hemochromatozy (HFE)
- Homozygotyczność C282Y
- Heterozygotyczność związku C282Y/H63D
- Inne mutacje HFE
- Inna mutacja genetyczna
- Hemochromatoza młodzieńcza (mutacje w hemojuwelinie lub hepcydynie)
- Mutacje ferroportyny
- Mutacja receptora transferyny 2 (rzadko)
- Dziedziczna atransferrinemia
- Wielokrotne wlewy środków zawierających żelazo
- Transfuzja krwinek czerwonych
- Wielokrotne wlewy żelaza podawane dożylnie
- Hemina/hematyna podawana dożylnie
- Ogromne, długoterminowe zwiększenie doustnego spożycia żelaza
- Suplementacja wysokimi dawkami żelaza
- Leki zawierające żelazo
- Dieta
- Niedokrwistość złośliwa
- Hipoproteinemia, widoczna w:
- Niedożywienie (np. kwashiorkor)
- Zespół nerczycowy
- Przewlekła choroba wątroby
- Wirusowe zapalenie wątroby typu B lub C
- Choroba wątroby wywołana alkoholem
- Porfiria skórna późna
- Stłuszczeniowe zapalenie wątroby (stłuszczenie wątroby)
- Przeciążenie żelazem u noworodków lub w okresie okołoporodowym spowodowane ciążową alloimmunologiczną chorobą wątroby24
- Przewlekłe stany zapalne8,25
- Wiele przyczyn (np. przewlekła infekcja, nowotwór złośliwy, zaburzenia reumatologiczne, nieswoiste zapalenie jelit, ostra i przewlekła aktywacja immunologiczna itp.)
- Nieskuteczna erytropoeza (może być nieznacznie zmniejszona, ale często normalna)
- Dziedziczne niedokrwistości syderoblastyczne
- Ciężka talasemia alfa i beta
- Warianty zespołu mielodysplastycznego (MDS), takie jak oporna na leczenie niedokrwistość z pierścieniowanymi syderoblastami (RARS)
- Niedokrwistość hemolityczna (może być łagodnie zmniejszona, ale często normalna), taka jak:
- Autoimmunologiczna niedokrwistość hemolityczna
- Niedokrwistość sierpowatokrwinkowa
- Hemosyderoza (może być nieznacznie zmniejszona, ale czasami normalna)
- Hemosyderoza płucna (obserwowana w chorobie przeciwciał przeciwko kłębuszkom podstawnym)
- Przewlekła hemoliza
- Związane z ludzkim białkiem hemochromatozy (HFE)
WSKAZANIA ZAKRESU OPTYMALNEGO:
Podwyższone poziomy:
- Funkcjonalny niedobór żelaza
- Ciąża
Obniżone poziomy:
- Funkcjonalne przeciążenie żelazem
- Problemy z czynnością wątroby
- Przewlekły stan zapalny
Odwołania:
- https://www.ncbi.nlm.nih.gov/pubmed/12507977
- https://www.ncbi.nlm.nih.gov/pubmed/3032619
- http://www.uptodate.com/contents/regulation-of-iron-balance
- https://www.ncbi.nlm.nih.gov/pubmed/204636
- http://www.uptodate.com/contents/overview-of-dietary-trace-minerals
- http://www.uptodate.com/contents/causes-and-diagnosis-of-iron-deficiency-anemia-in-the-adult
- http://www.uptodate.com/contents/acute-phase-reactants
- http://www.uptodate.com/contents/anemia-of-chronic-disease-inflammation
- https://www.ncbi.nlm.nih.gov/pubmed/10633294
- https://www.ncbi.nlm.nih.gov/pubmed/18473900
- http://unitedlabservice.com/comprehensive-lab-tests/iron-and-total-iron-binding-capacity-tibc/
- http://www.aafp.org/afp/2010/1101/p1117.html
- http://ucsdlabmed.wikidot.com/chapter-15#toc10
- http://umm.edu/health/medical/ency/articles/total-iron-binding-capacity
- https://www.nlm.nih.gov/medlineplus/ency/article/003489.htm
- http://www.uptodate.com/contents/approach-to-the-adult-patient-with-anemia
- http://www.irondisorders.org/Websites/idi/files/Content/854291/hpylori.pdf
- https://www.nlm.nih.gov/medlineplus/ency/article/000584.htm
- http://www.uptodate.com/contents/anemia-caused-by-low-iron-beyond-the-basics
- http://www.uptodate.com/contents/hematologic-complications-of-malignancy-anemia-and-bleeding
- http://www.uptodate.com/contents/treatment-of-the-adult-with-iron-deficiency-anemia
- http://www.uptodate.com/contents/iron-overload-syndromes-other-than-hereditary-hemochromatosis
- http://www.uptodate.com/contents/genetics-of-hereditary-hemochromatosis
- http://emedicine.medscape.com/article/929625-workup
- http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2788427/
UIBC
ZAKRESY REFERENCYJNE DLA UIBC:
Laboratoryjny i optymalny zakres referencyjny: 150–375 μg/dL
Optymalny zakres referencyjny: 175–350 μg/dL
OPIS:
Nienasycona zdolność wiązania żelaza (UIBC) mierzy, ile dodatkowego żelaza może potencjalnie nieść krew. 1 Ponieważ transferyna przenosi większość krążącego żelaza, UIBC reprezentuje przybliżone stężenie apotransferyny lub transferyny niezwiązanej z żelazem. 2 UIBC można mierzyć bezpośrednio. Jednak zwykle oblicza się ją na podstawie całkowitej zdolności wiązania żelaza (TIBC), która jest pośrednim oszacowaniem stężenia transferyny, oraz stężenia żelaza w surowicy (SI).
Ponieważ UIBC różni się w zależności od TIBC i SI, mają na niego wpływ te same zmienne zdrowotne; Należą do nich homeostaza żelaza, stan odżywienia, stany zapalne, czynność wątroby, ciąża, niektóre choroby genetyczne i niektóre leki. Omówienie wpływu tych czynników na stężenie transferyny w surowicy i żelaza w surowicy można znaleźć w TIBC i arkuszach referencyjnych żelaza.
Wysoki UIBC może być spowodowany niedoborem żelaza, ciążą, stanami zwiększonej produkcji czerwonych krwinek i niektórymi lekami (np. doustnymi środkami antykoncepcyjnymi, inhibitorami pompy protonowej i antybiotykami tetracyklinowymi). 4-12 Pełna lista schorzeń i leków, które mogą powodować wysoki poziom UIBC znajduje się poniżej.
Niski UIBC może być spowodowany dziedziczną hemochromatozą, dziedziczną atransferrinemią, wielokrotnymi wlewami środków zawierających żelazo, ogromnym wzrostem doustnego spożycia żelaza, hipoproteinemią, przewlekłą chorobą wątroby i niektórymi przypadkami przewlekłego stanu zapalnego, niedokrwistości złośliwej, nieskutecznej erytropoezy, niedokrwistości hemolitycznej i hemosyderozy. 13-24 Pełna lista warunków, które mogą powodować niski UIBC znajduje się poniżej.
Ponieważ kilka czynników może jednocześnie wpływać na UIBC, test sam w sobie nie jest rozstrzygający. UIBC należy rozważyć z powiązanymi markerami żelaza, w tym pełną morfologią krwi (CBC), żelazem w surowicy, ferrytyną, TIBC i wysyceniem żelaza. 13
WSKAZANIA ZAKRESU PATOLOGICZNEGO/KONWENCJONALNEGO:
Podwyższone poziomy:4,5
- Niedobór żelaza
- Niewystarczające spożycie w diecie
- Dieta uboga w mięso
- Zespół złego wchłaniania żołądkowo-jelitowego
- Achlorhydria lub hipochlorhydria
- Zapalenie żołądka
- Zanikowe zapalenie błony śluzowej żołądka
- Autoimmunologiczne metaplastyczne zanikowe zapalenie błony śluzowej żołądka
- Helicobacter pylori zapalenie błony śluzowej żołądka6
- Celiakia
- Operacja pomostowania żołądka7
- Utrata krwi8
- Wyraźne krwawienie
- Rana zewnętrzna
- Melena
- Hematemezis
- Krwioplucie
- Duży krwiomocz
- Obfite krwawienie miesiączkowe
- Krwawienia z przewodu pokarmowego (np. hemoroidy, szczeliny)
- Powtórne oddawanie krwi
- Chirurgia
- Hemodializa
- Nowotwory śródświetlne (np. nowotwory złośliwe przewodu pokarmowego)9
- Zespół Lasthénie de Ferjol
- Wyraźne krwawienie
- Prawidłowa ciąża (przy braku niedoboru żelaza)4
- Stany zwiększonej produkcji czerwonych krwinek
- Leczenie erytropoetyną (EPO)10
- Czerwienica prawdziwa11
- Leki12
- Doustne środki antykoncepcyjne4
- Inhibitory pompy protonowej
- Blokery receptoraH2
- Niektóre antybiotyki (np. chinolony, tetracyklina)
- Nadmierna suplementacja wapnia
- Niewystarczające spożycie w diecie
Obniżone poziomy:13-15
- Dziedziczna hemochromatoza (HH)16-18
- Związane z ludzkim białkiem hemochromatozy (HFE)
- Homozygotyczność C282Y
- Heterozygotyczność związku C282Y/H63D
- Inne mutacje HFE
- Inna mutacja genetyczna
- Hemochromatoza młodzieńcza (mutacje w hemojuwelinie lub hepcydynie)
- Mutacje ferroportyny
- Mutacja receptora transferyny 2 (rzadko)
- Dziedziczna atransferrinemia
- Wielokrotne wlewy środków zawierających żelazo
- Transfuzja krwinek czerwonych
- Wielokrotne wlewy żelaza podawane dożylnie
- Hemina/hematyna podawana dożylnie
- Ogromny wzrost doustnego spożycia żelaza
- Suplementacja wysokimi dawkami żelaza
- Leki zawierające żelazo
- Dieta
- Hipoproteinemia, widoczna w:
- Niedożywienie (np. kwashiorkor)
- Zespół nerczycowy
- Przewlekła choroba wątroby
- Wirusowe zapalenie wątroby typu B lub C
- Choroba wątroby wywołana alkoholem
- Porfiria skórna późna
- Stłuszczeniowe zapalenie wątroby (stłuszczenie wątroby)
- Przeciążenie żelazem u noworodków lub w okresie okołoporodowym spowodowane ciążową alloimmunologiczną chorobą wątroby19
- Przewlekły stan zapalny (może być niski, ale czasami normalny)20
- Wiele przyczyn (np. przewlekła infekcja, nowotwór złośliwy, zaburzenia reumatologiczne, nieswoiste zapalenie jelit, ostra i przewlekła aktywacja immunologiczna itp.)
- Niedokrwistość złośliwa (może być niska, ale czasami normalna)21
- Nieskuteczna erytropoeza (może być niska, ale czasami normalna)
- Dziedziczne niedokrwistości syderoblastyczne22
- Ciężka talasemia alfa i beta23
- Warianty zespołu mielodysplastycznego (MDS), takie jak oporna na leczenie niedokrwistość z pierścieniowanymi syderoblastami (RARS)24
- Niedokrwistość hemolityczna (może być niska, ale czasami normalna), taka jak:
- Autoimmunologiczna niedokrwistość hemolityczna
- Niedokrwistość sierpowatokrwinkowa
- Hemosyderoza (może być niska, ale czasami normalna)
- Hemosyderoza płucna (obserwowana w chorobie przeciwciał przeciwko kłębuszkom podstawnym)
- Przewlekła hemoliza
- Związane z ludzkim białkiem hemochromatozy (HFE)
WSKAZANIA ZAKRESU OPTYMALNEGO:
Podwyższone poziomy:
- Funkcjonalny niedobór żelaza
- Ciąża
Obniżone poziomy:
- Funkcjonalne przeciążenie żelazem
- Problemy z czynnością wątroby
- Przewlekły stan zapalny
Odwołania:
- https://labtestsonline.org/understanding/analytes/tibc/tab/sample/
- http://www.dovemed.com/tibc-uibc-transferrin-blood-test/
- http://www.cdc.gov/ncbddd/hemochromatosis/training/pdf/hemochromatosis_course.pdf
- http://www.uptodate.com/contents/causes-and-diagnosis-of-iron-deficiency-anemia-in-the-adult
- http://www.uptodate.com/contents/approach-to-the-adult-patient-with-anemia
- http://www.irondisorders.org/Websites/idi/files/Content/854291/hpylori.pdf
- https://www.nlm.nih.gov/medlineplus/ency/article/000584.htm
- http://www.uptodate.com/contents/anemia-caused-by-low-iron-beyond-the-basics
- http://www.uptodate.com/contents/hematologic-complications-of-malignancy-anemia-and-bleeding
- http://www.ncbi.nlm.nih.gov/pubmed/1541000
- http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2772882/
- http://www.uptodate.com/contents/treatment-of-the-adult-with-iron-deficiency-anemia
- http://unitedlabservice.com/comprehensive-lab-tests/iron-and-total-iron-binding-capacity-tibc/
- http://www.aafp.org/afp/2010/1101/p1117.html
- http://ucsdlabmed.wikidot.com/chapter-15#toc10
- http://www.clinchem.org/content/43/8/1535.full.pdf
- http://www.uptodate.com/contents/iron-overload-syndromes-other-than-hereditary-hemochromatosis
- http://www.uptodate.com/contents/genetics-of-hereditary-hemochromatosis
- http://emedicine.medscape.com/article/929625-workup
- http://www.uptodate.com/contents/anemia-of-chronic-disease-inflammation
- https://books.google.com/books?id=lhbQommjPoMC&lpg=PA145&ots=bszYi6JBUw&dq=pernicious%20anemia%20low%20uibc&pg=PP1#v=onepage&q&f=false
- http://www.uptodate.com/contents/pathophysiology-of-the-sideroblastic-anemias
- http://www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-the-thalassemias
- http://www.ncbi.nlm.nih.gov/pubmed/8355404
Żelazo
ZAKRESY REFERENCYJNE DLA SUROWICY ŻELAZA:
Laboratoryjny zakres referencyjny: 40–160 μg/dL
Optymalny zakres referencyjny: 85–130 μg/dL
OPIS:
Większość żelaza (Fe) znajduje się w białkach hemoglobiny czerwonych krwinek, gdzie odgrywa kluczową rolę w transporcie tlenu do tkanek w całym organizmie.1 Niewielka, ale ważna część żelaza znajduje się w metalloenzymach potrzebnych do syntezy tyrozyny, dopaminy, serotoniny i noradrenaliny i jest wykorzystywana jako kofaktor dla enzymów biorących udział w glukoneogenezie, produkcji energii oraz syntezie DNA i RNA.[2]
Homeostazę żelaza osiąga się przez złożoną równowagę wchłaniania jelitowego, recykling żelaza z czerwonych krwinek, uwalnianie zapasów żelaza z ferrytyny w układzie jednojądrzastych fagocytów i utratę żelaza poprzez pot, zrzucanie komórek skóry, niewielkie straty żołądkowo-jelitowe i menstruację u kobiet.[3],[4] Badania sugerują, że hepcydyna białkowa odgrywa ważną rolę w równowadze żelaza poprzez dostosowanie szybkości wchłaniania żelaza w przewodzie pokarmowym i eksport żelaza z makrofagów w odpowiedzi na wiele sygnałów, takich jak żelazo w organizmie. zapalenie, zakażenie, endotoksyna, p53, niedotlenienie, niedokrwistość i erytropoeza (produkcja czerwonych krwinek). Wchłanianie żelaza z przewodu pokarmowego jest ściśle kontrolowane, ponieważ nie ma wrodzonego sposobu na zwiększenie wydalania żelaza, jeśli zostanie wchłonięte zbyt dużo. Żelazo jest przede wszystkim wchłaniane w dwunastnicy jelita cienkiego, chociaż wiele szczegółów mechanicznych pozostaje niejasnych.[3]
Gdy żelazo absorbuje od pożywienia, ono transportuje przez osocze białko transferrin. Transferrin niesie żelazo przez cały ciało i pierwotnie dostarcza je do szpiku kostnego, dokąd czerwone komórki krwi prekursory wcielają żelazo w hemoglobinę podczas erytropoezy. Wiele biologicznych funkcji żelaza obejmuje jego zdolność do łatwej zmiany stanów utleniania, cyklicznie pomiędzy Fe2+ i Fe3+. Jednak ta reaktywność może również wytwarzać szkodliwe wolne rodniki, więc ogromna większość żelaza w organizmie wiąże się z białkami. Większość żelaza krążącego w osoczu wiąże się z transferyną; pozostała ilość śladowa jest zazwyczaj chelatowana do aminokwasów lub cytrynianu i szybko wchłaniana przez wątrobę.[2]
Test żelaza w surowicy (SI) skutecznie mierzy stężenie żelaza w transporcie, związanego z transferyną.[5]
W przypadku wysokiego poziomu żelaza w surowicy należy rozważyć dziedziczną hemochromatozę, masywne spożycie żelaza, chorobę wątroby i nieskuteczną erytropoezę. Pełna lista stanów, które mogą powodować podwyższone stężenie żelaza znajduje się poniżej.[6],[7]
W przypadku niskiego poziomu żelaza w surowicy należy rozważyć utratę krwi, niskie spożycie pokarmu, zaburzenia wchłaniania żołądkowo-jelitowego, przewlekłą chorobę zapalną, ciążę, niektóre schorzenia genetyczne i niektóre leki (np. inhibitory pompy protonowej, niektóre antybiotyki). Pełna lista chorób i leków, które mogą powodować niskie stężenie żelaza znajduje się poniżej.[1],[8],[9-15]
Stężenie żelaza w surowicy jest użyteczną miarą krążącego żelaza, ale powinno być brane pod uwagę w połączeniu z innymi markerami żelaza, takimi jak morfologia krwi (CBC), ferrytyna, TIBC, UIBC i nasycenie żelaza.[16]
WSKAZANIA ZAKRESU PATOLOGICZNEGO/KONWENCJONALNEGO:
Podwyższone poziomy:[6]
- Zwiększone wchłanianie żelaza z normalnej diety
– Dziedziczna hemochromatoza (HH)
– Związane z białkiem ludzkiej hemochromatozy (HFE)
– C282Y homozygotyczność
– Heterozygotyczność związku C282Y/H63D
– Inne mutacje HFE
– Inne mutacje genów
– Młodzieńcza hemochromatoza (mutacje hemojuveliny lub hepcydyny)
– Mutacje ferroportyny
– Mutacja receptora transferyny 2 (rzadko)
– Wielokrotne wlewy środków zawierających żelazo
– Transfuzja czerwonych krwinek
– Wielokrotne wlewy dożylne żelaza
– Hemina dożylna/hematyna
– Ogromny wzrost spożycia doustnego
– Suplementacja żelaza w dużych dawkach
– Leki zawierające żelazo
– Dieta
– Choroba wątroby
– Wirusowe zapalenie wątroby typu B lub C
– Choroba wątroby wywołana alkoholem
– Porfiria skórna późna
– Stłuszczeniowe zapalenie wątroby (stłuszczenie wątroby)
– Noworodkowy lub okołoporodowy przeciążenie żelazem, z powodu ciążowej alloimmunologicznej choroby wątroby
– Choroba Wilsona (aceruloplasminemia)
– Nieskuteczna erytropoeza
– Dziedziczne niedokrwistości syderoblastyczne
– Ciężka talasemia alfa i beta
– Warianty zespołu mielodysplastycznego (MDS), takie jak oporna na leczenie niedokrwistość z syderoblastami pierścieniowymi (RARS)
– Insulinooporność (rozważana po wykluczeniu innych przyczyn)[7]
Obniżone poziomy:[1],[9]
- Nieodpowiednie spożycie pokarmu
– Dieta uboga w mięso - Zaburzenia wchłaniania żołądkowo-jelitowego
– Achlorhydria lub hypochlorhydria
– Choroba zapalna jelit (np. choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego)
– Zapalenie żołądka
– Zanikowe zapalenie błony śluzowej żołądka
– Autoimmunologiczne metaplastyczne zanikowe zapalenie błony śluzowej żołądka
– Helicobacter pylori zapalenie błony śluzowej żołądka
– Celiakia
– Chirurgia pogawędkowa[10] - Przewlekła choroba zapalna[11]
– Wiele przyczyn (np. infekcje, nowotwory złośliwe, cukrzyca, ostra i przewlekła aktywacja immunologiczna itp.) - Ciąża
– Ekspansja płynu podczas ciąży
– Bezpośrednia utrata żelaza do płodu podczas ciąży
– Utrata krwi podczas porodu
– Laktacja - Utrata krwi8
– Oczywiste krwawienie
– Trauma
– Melena
– Hematemeza
– Krwioplucie
– Krwiomocz brutto
– Ciężkie krwawienie miesiączkowe
– Krwawienie z przewodu pokarmowego
Wiele przyczyn (np. hemoroidy, pęknięcia, choroby zapalne jelit, infekcje, zapalenie uchyłków)[12]
– Wielokrotne oddawanie krwi
– Chirurgia
– Hemodializa[13]
– Nowotwory wewnątrzświatłowe (np. nowotwory układu pokarmowego lub moczowo-płciowego)[14]
– Hemoliza wewnątrznaczyniowa z towarzyszącą hemoglobinurią i hemosyderynurią
hemosyderoza płucna (obserwowana w chorobie przeciwciał przeciw kłębuszkowych)
– Zespół Lasthénie de Ferjol - Leczenie erytropoetyną (EPO)
- Wrodzone niedobory żelaza
– Niedokrwistość z niedoboru żelaza (IRIDA)
– Mutacje w genie transportującym żelazo DMT1 - Leki[15]
– Inhibitory pompy protonowej
– Blokery receptora H2
– Niektóre antybiotyki (np. chinolony, tetracyklina)
– Nadmierna suplementacja wapnia
WSKAZANIA ZAKRESU OPTYMALNEGO:
Podwyższone poziomy:
- Funkcjonalne przeciążenie żelazem
- Zaburzenia czynnościowe wątroby
- Insulinooporność
Obniżone poziomy:
- Funkcjonalny niedobór żelaza
- Celiakia i inne schorzenia przewodu pokarmowego, które powodują złe wchłanianie
- Utrata krwi
- Ciąża
- Przewlekłe stany zapalne
Odnośniki:
- http://www.uptodate.com/contents/approach-to-the-adult-patient-with-anemia
- http://www.uptodate.com/contents/overview-of-dietary-trace-minerals
- http://www.uptodate.com/contents/regulation-of-iron-balance
- Kong, Weina, Xianglin Duan, Zhenhua Shi, and Yanzhong Chang. “Iron Metabolism in the Mononuclear Phagocyte System.” Progress in Natural Science 18, no. 10 (October 10, 2008): 1197–1202. doi:10.1016/j.pnsc.2008.03.024.
- http://www.irondisorders.org/iron-tests/
- http://www.uptodate.com/contents/approach-to-the-patient-with-suspected-iron-overload
- http://www.uptodate.com/contents/iron-overload-syndromes-other-than-hereditary-hemochromatosis?source=see_link
- http://www.uptodate.com/contents/anemia-caused-by-low-iron-beyond-the-basics
- http://www.uptodate.com/contents/causes-and-diagnosis-of-iron-deficiency-anemia-in-the-adult
- https://www.nlm.nih.gov/medlineplus/ency/article/000584.htm
- http://www.uptodate.com/contents/anemia-of-chronic-disease-inflammation
- http://chemocare.com/chemotherapy/side-effects/iron-deficiency-anemia.aspx
- http://www.uptodate.com/contents/diagnosis-of-iron-deficiency-in-chronic-kidney-disease
- http://www.uptodate.com/contents/hematologic-complications-of-malignancy-anemia-and-bleeding
- http://www.uptodate.com/contents/treatment-of-the-adult-with-iron-deficiency-anemia
- http://unitedlabservice.com/comprehensive-lab-tests/iron-and-total-iron-binding-capacity-tibc/
Nasycenie żelaza
ZAKRESY REFERENCYJNE DLA NASYCENIA ŻELAZEM:
Laboratoryjny zakres odniesienia: 15–55%
Optymalny zakres referencyjny: 17–45%
OPIS:
Żelazo nasycenie, także nawiązywać do transferrin nasycenie (TSAT), jest procentem oprawia miejsca na osocza proteinach zajmowanych żelazem. Ponieważ transferrin przenosi większość żelaza osocza, żelazem nasycenie przybliża procent transferrin oprawia żelazem. Znać dokładnego nasycenia specyficznego dla transferrin, bezpośredni pomiar transferrin wymagał. Nasycenie żelaza jest zazwyczaj obliczane na podstawie żelaza w surowicy (SI) i całkowitej zdolności wiązania żelaza (TIBC) lub zdolności wiązania żelaza nienasyconego (UIBC).[1]
Nasycenie żelaza zależy od stężenia żelaza i transferyny w surowicy i dlatego wpływa na te same zmienne: żelazo homeostaza, stan odżywienia, stan zapalny, czynność wątroby, ciąża, pewne uwarunkowania genetyczne i niektóre leki. Informacje na temat wpływu tych czynników na stężenie transferyny i żelaza w osoczu, patrz TIBC i karty referencyjne żelaza. Należy pamiętać, że gdy więcej niż jeden z tych zmiennych zdrowotnych jest jednocześnie nieprawidłowy, nasycenie żelazem może być nieprzewidywalne.[2] Na przykład u pacjenta z towarzyszącym niedoborem białka i żelaza może wystąpić prawidłowe, niskie lub wysokie nasycenie żelazem.[3]
Nasycenie żelazem następuje zgodnie z rytmem dobowym, z wyższymi wartościami rano i niższymi wartościami w nocy; jednak zmiany te zazwyczaj nie są na tyle duże, aby zmienić wynik diagnozy.[4],[5] Gdy nasycenie żelazem przekracza 80%, w osoczu znajduje się żelazo związane nietransferyną (NTBI), które wytwarza reaktywne formy tlenu (ROS) i powoduje uszkodzenia komórek.[6],[7]
Wysokie nasycenie żelazem może być spowodowane dziedziczną hemochromatozą, wielokrotnymi infuzjami środków zawierających żelazo, masywnym wzrostem doustnego spożycia żelaza, hipotransferrinemią, niedokrwistością złośliwą, nieskuteczną erytropoezą i niektórymi przypadkami niedokrwistości hemolitycznej, hemosyderozy i przewlekłej choroby wątroby.[8-21] Poniżej znajduje się lista konkretnych warunków, które mogą powodować wysokie nasycenie żelazem.
Niskie nasycenie żelazem może być spowodowane niedoborem żelaza, ciążą, stanami zwiększonej erytropoezy, niektórymi lekami, stanami ostrego zapalenia i niektórymi przypadkami przewlekłego zapalenia.[8-11],[22-30] Pełna lista chorób i leków, które mogą powodować niskie nasycenie żelazem znajduje się poniżej.
Aby określić etiologię nieprawidłowego nasycenia żelazem, należy wziąć pod uwagę powiązane markery żelaza, w tym morfologię krwi (CBC), żelazo w surowicy, ferrytynę, TIBC i UIBC.[8]
WSKAZANIA ZAKRESU PATOLOGICZNEGO/KONWENCJONALNEGO:
Podwyższone poziomy:[8-11]
- Dziedziczna hemochromatoza (HH)[12],[13]
– Związane z białkiem ludzkiej hemochromatozy (HFE)
– C282Y homozygotyczność
– Heterozygotyczność związku C282Y/H63D
– Inne mutacje HFE
– Inne mutacje genetyczne
– Młodzieńcza hemochromatoza (mutacje hemojuveliny lub hepcydyny)
– Mutacja receptora transferyny 2 (rzadko)
– Wielokrotne wlewy środków zawierających żelazo
– Transfuzja czerwonych krwinek
– Wielokrotne wlewy dożylne żelaza
– Hemina dożylna/hematyna
– Ogromny wzrost doustnego spożycia żelaza
– Suplementacja żelaza w dużych dawkach
– Leki zawierające żelazo
– Dieta
– Hipotransferrinemia
– Dziedziczna atransferrinemia
– Zespół nerczycowy
– Niedokrwistość złośliwa[14]
– Nieskuteczna erytropoeza
– Dziedziczne niedokrwistości syderoblastyczne[15]
– Ciężka talasemia alfa i beta[16],[17]
– Warianty zespołu mielodysplastycznego (MDS), takie jak oporna na leczenie niedokrwistość z syderoblastami pierścieniowymi (RARS)[18]
– Niedokrwistość hemolityczna (może być wysoka, ale czasami normalne)
– Autoimmunologiczna niedokrwistość hemolityczna
– Anemia sierpowatokrwinkowa
– Hemosyderoza (może być wysoka, ale czasami normalna)
– hemosyderoza płucna (obserwowana w chorobie przeciwciał przeciw kłębuszkowych)
– Przewlekła hemoliza
– Przewlekła choroba wątroby (może być wysoka, ale czasami normalna)
– Wirusowe zapalenie wątroby typu B lub C
– Choroba wątroby wywołana alkoholem[19]
– Porfiria skórna późna[20]
– Stłuszczeniowe zapalenie wątroby (stłuszczenie wątroby)[21]
Obniżone poziomy:[8-11],[22],[23]
- Normalna ciąża (przy braku niedoboru żelaza)
- Niedobór żelaza
– Nieodpowiednie spożycie pokarmu (np. dieta uboga w mięso)
– Zaburzenia wchłaniania żołądkowo-jelitowego
– Hipochlorhydria
– Zapalenie żołądka (np. zanikowe zapalenie żołądka, autoimmunologiczne metaplastyczne zanikowe zapalenie żołądka, Helicobacter pylori zapalenie żołądka)
– Celiakia
– Chirurgia pogastrowa[24]
– Utrata krwi[25]
– Oczywiste krwawienie (np. rana zewnętrzna, melena, krwawe wymioty, krwioplucie, krwiomocz)
– Ciężkie krwawienie miesiączkowe
– Krwawienie z przewodu pokarmowego (np. hemoroidy, pęknięcia)
– Wielokrotne oddawanie krwi
– Nowotwory wewnątrzświatłowe (np. nowotwory układu pokarmowego)26
– Zespół Lasthénie de Ferjol
– Stany zwiększonej produkcji czerwonych krwinek
– Leczenie erytropoetyną (EPO)[27]
– Wielocytemia prawdziwa[28]
– Stany ostrego stanu zapalnego, jak widać w:
– Zawał mięśnia sercowego
– Sepsa
– Przewlekłe zapalenie (może być niskie, ale często normalne)[29]
– Wiele przyczyn (np. przewlekłe zakażenie, nowotwory złośliwe, choroby reumatologiczne, choroby zapalne jelit, ostra i przewlekła aktywacja immunologiczna itp.)
– Leki[30]
– Doustne środki antykoncepcyjne
– Inhibitory pompy protonowej
– Blokery receptora H2
– Niektóre antybiotyki (np. chinolony, tetracyklina)
– Nadmierna suplementacja wapnia
WSKAZANIA ZAKRESU OPTYMALNEGO:
Podwyższone poziomy:
- Funkcjonalne przeciążenie żelazem
- Zaburzenia czynnościowe wątroby
Obniżone poziomy:
- Funkcjonalny niedobór żelaza
- Przewlekłe zapalenie
Odnośniki:
- https://labtestsonline.org/understanding/analytes/tibc/tab/sample/
- https://books.google.com/books?id=CpXVAwgOv7sC&pg=PT103&lpg=PT103&dq=malnutrition+transferrin+saturation&source=bl&ots=rYWDIGyhZl&sig=ad5yHlTS7cN4bS8l_7C8uPdh9Es&hl=en&sa=X&ved=0CFgQ6AEwCWoVChMI0uvypfn_yAIVyFYeCh0CoQVf#v=onepage&q=malnutrition%20transferrin%20saturation&f=false
- http://www.jpgmonline.com/article.asp?issn=0022-3859;year=1981;volume=27;issue=1;spage=12;epage=5;aulast=Agarwal
- http://www.ncbi.nlm.nih.gov/pubmed/12542499
- http://www.ncbi.nlm.nih.gov/pubmed/12090432
- http://www.clinchem.org/content/48/2/307?ijkey=ec909eb75ebb57b30c63c89a5dc601c9d517b4ad&keytype2=tf_ipsecsha
- http://www.ncbi.nlm.nih.gov/pubmed/19006228?access_num=19006228&link_type=MED&dopt=Abstract
- http://unitedlabservice.com/comprehensive-lab-tests/iron-and-total-iron-binding-capacity-tibc/
- http://www.irondisorders.org/Websites/idi/files/Content/854256/HowdoIknow_Anemia__Converted_.pdf
- http://ucsdlabmed.wikidot.com/chapter-15#toc10
- http://www.aafp.org/afp/2010/1101/p1117.html
- http://www.uptodate.com/contents/genetics-of-hereditary-hemochromatosis
- http://www.uptodate.com/contents/iron-overload-syndromes-other-than-hereditary-hemochromatosis
- http://sickle.bwh.harvard.edu/fe-def.htmlhttp://www.irondisorders.org/Websites/idi/files/Content/854256/HowdoIknow_Anemia__Converted_.pdf
- http://www.uptodate.com/contents/pathophysiology-of-the-sideroblastic-anemias
- http://www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-the-thalassemias
- http://www.ncbi.nlm.nih.gov/pubmed/19006228?access_num=19006228&link_type=MED&dopt=Abstract
- http://www.bloodjournal.org/content/124/6/873?sso-checked=true
- http://www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-alcoholic-fatty-liver-disease-and-alcoholic-cirrhosis
- http://www.irondisorders.org/Websites/idi/files/Content/854256/HowdoIknow_Anemia__Converted_.pdf
- http://www.uptodate.com/contents/epidemiology-clinical-features-and-diagnosis-of-nonalcoholic-fatty-liver-disease-in-adults
- http://www.uptodate.com/contents/causes-and-diagnosis-of-iron-deficiency-anemia-in-the-adult
- http://www.uptodate.com/contents/approach-to-the-adult-patient-with-anemia
- https://www.nlm.nih.gov/medlineplus/ency/article/000584.htm
- http://www.uptodate.com/contents/anemia-caused-by-low-iron-beyond-the-basics
- http://www.uptodate.com/contents/hematologic-complications-of-malignancy-anemia-and-bleeding
- http://www.bloodjournal.org/content/96/3/823?sso-checked=true
- http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2772882/
- http://www.uptodate.com/contents/anemia-of-chronic-disease-inflammation
- http://www.uptodate.com/contents/treatment-of-the-adult-with-iron-deficiency-anemia
Ferrytyna
ZAKRESY REFERENCYJNE DLA FERRYTYNY W SUROWICY:
Laboratoryjne zakresy referencyjne:
Mężczyźni: 30-400 ng/ml
Kobiety: 15-150 ng/ml
Optymalne zakresy referencyjne:
Mężczyźni: 40-200 ng/ml
Kobiety: 30-100 ng/ml
OPIS:
Ferrytyna jest białkiem magazynującym żelazo. Każde duże białko ferrytyny ma kulistą wnękę, która może pomieścić do 4500 atomów żelaza w postaci krystalicznego ciała stałego.[1],[2] Ferrytyna przechowuje i powoli uwalnia żelazo w nietoksyczny i kontrolowany sposób, co pomaga chronić przed niedoborem żelaza i przeciążeniem żelazem.[2] Wiele żelaza w ferrytynie można łatwo uwolnić do użytku metabolicznego. Na przykład w prekursorach czerwonych krwinek ferrytyna odgrywa kluczową rolę w dostarczaniu żelaza do syntezy hemu.[1]
Biosynteza ferrytyny jest częściowo kontrolowana przez stężenie żelaza w komórce. W szczególności, białka regulatorowe żelaza 1 i 2 (IRP1, IRP2) wyczuwają cytoplazmatyczne stężenie żelaza i odpowiednio regulują translację mRNA ferrytyny.[3],[4] Żelazo jest przechowywane w postaci żelazowej (Fe3+) i uwalniane w postaci żelazawej (Fe2+), ale szczegóły mechanizmu pobierania i uwalniania żelaza z ferrytyny pozostają niejasne.[4]
Ferrytyna jest również reagentem ostrej fazy, który może pomóc w ochronie przed stresem oksydacyjnym i stanem zapalnym.[1] Szeroka gama ostrych i przewlekłych stanów zapalnych wiąże się z produkcją cytokin, które zwiększają syntezę ferrytyny.[5] Endotoksyna, toksyczna cząsteczka występująca w bakteriach Gram-ujemnych, stymuluje szczególnie silny wzrost produkcji ferrytyny.[6]
Ferrytyna występuje w większości tkanek; zdecydowana większość znajduje się wewnątrz komórek jako białko magazynujące żelazo, a niewielka ilość znajduje się w osoczu jako nośnik żelaza.[7] Krążąca ferrytyna występuje najczęściej w postaci apoferrytyny, która nie zawiera żelaza.[1] Oddzielna forma ferrytyny, m-ferrytyna, znajduje się w mitochondriach i prawdopodobnie chroni przed uszkodzeniami oksydacyjnymi.[1]
U zdrowej osoby ferrytyna w surowicy jest doskonałym pośrednim markerem całkowitych zapasów żelaza w organizmie. Nie jest to już prawdą w stanach zapalnych, ponieważ ferrytyna odgrywa podwójną rolę białka magazynującego żelazo i reagenta ostrej fazy. Dlatego normalna ferrytyna w surowicy może wskazywać na zdrowy poziom żelaza lub stan jednoczesnego niedoboru żelaza i stanu zapalnego. Wysoki poziom ferrytyny może wskazywać na przeładowanie żelazem, stan zapalny lub oba te stany. Wiele stanów związanych z utratą krwi jest również stanem zapalnym, w którym ferrytyna może być niska, normalna lub wysoka. Zgodnie z ogólną zasadą, stan zapalny podnosi stężenie ferrytyny około trzykrotnie.[8] Warunki powodujące względnie stałe zmiany ferrytyny zostały omówione poniżej.
Wysokie stężenie ferrytyny w surowicy (hiperferrytynemia) może być spowodowane stanami przeładowania żelazem lub stanami zapalnymi (ostrymi lub przewlekłymi). Poniżej znajduje się lista konkretnych stanów, które mogą powodować hiperferrytynemię.
Niskie stężenie ferrytyny w surowicy (hipoferrytynemia) jest spowodowane wyłącznie niedoborem żelaza, który z kolei może być spowodowany różnymi stanami i lekami wymienionymi poniżej.
W celu pełnej oceny stanu żelaza należy wziąć pod uwagę ferrytynę w surowicy wraz z powiązanymi markerami, w tym pełną morfologią krwi (CBC), żelazem w surowicy, TIBC, UIBC i nasyceniem żelazem. Jeśli etiologia wysokiej ferrytyny jest niejasna na podstawie historii pacjenta, testy na odpowiednie mutacje genetyczne i inne reaktanty ostrej fazy, takie jak białko C-reaktywne (CRP); szybkość sedymentacji erytrocytów (ESR); a fibrynogen w osoczu może pomóc w rozróżnieniu między przeładowaniem żelazem a podstawowym stanem zapalnym.[8],[9]
WSKAZANIA ZAKRESU PATOLOGICZNEGO/KONWENCJONALNEGO:
Podwyższone poziomy:[9],[10]
- Wielokrotne wlewy środków zawierających żelazo
– Transfuzja czerwonych krwinek
– Wielokrotne wlewy dożylne żelaza
– Hemina dożylna/hematyna - Ogromny wzrost doustnego spożycia żelaza
– Suplementacja żelaza w dużych dawkach
– Leki zawierające żelazo - Dziedziczna hemochromatoza (HH)[11], [12]
– Związane z białkiem ludzkiej hemochromatozy (HFE)
– C282Y homozygotyczność
– Heterozygotyczność związku C282Y/H63D
– Inne mutacje HFE
– Inne mutacje genetyczne
– Młodzieńcza hemochromatoza (mutacje hemojuveliny lub hepcydyny)
– Mutacje ferroportyny
– Mutacja receptora transferyny 2 (rzadko)
– Inne schorzenia genetyczne, w tym:[12]
– Dziedziczny zespół hiperferrytynemii- zaćmy
– Łagodna hiperferrytynemia
– Choroba Wilsona (aceruloplasminemia)
– Neuroferrytynopatia (dominująca choroba zwojów podstawnych występująca u dorosłych)
– Mutacje w genie transportującym żelazo DMT1
– Nieskuteczna erytropoeza
– Dziedziczne niedokrwistości syderoblastyczne
– Ciężka talasemia alfa i beta[13]
– Warianty zespołu mielodysplastycznego (MDS), takie jak oporna na leczenie niedokrwistość z syderoblastami pierścieniowymi (RARS)
– Niedokrwistość hemolityczna (np. autoimmunologiczna niedokrwistość hemolityczna, niedokrwistość sierpow
– Hemosyderoza
– hemosyderoza płucna (obserwowana w chorobie przeciwciał przeciw kłębuszkowych)
– Przewlekła hemoliza
– Nadczynność tarczycy (tyreotoksykoza)[14],[15]
– Choroba wątroby
– Wirusowe zapalenie wątroby typu B lub C
– Choroba wątroby wywołana alkoholem
– Porfiria skórna późna
– Stłuszczeniowe zapalenie wątroby (stłuszczenie wątroby)
– Noworodkowy lub okołoporodowy przeciążenie żelazem, z powodu ciążowej alloimmunologicznej choroby wątroby
– Stany ostrego stanu zapalnego (np. operacja, poważny uraz, zawał mięśnia sercowego, posocznica)[16]
– Przewlekłe stany zapalne, w tym:[16]
– Zakażenie (np. czynna gruźlica płuc)
– Nowotwory złośliwe (np. nowotwory złośliwe układu krwiotwórczego, rak brodawczaka ojca, rak przełyku)
– Zakażenie HIV, zwłaszcza ze współistniejącym zakażeniem oportunistycznym
Limfohistiocytoza hemofagocytowa
– Zaburzenia reumatologiczne (np. reumatoidalne zapalenie stawów, młodzieńcze idiopatyczne zapalenie stawów, toczeń rumieniowaty układowy, choroba Stilla występująca u dorosłych, zespół aktywacji makrofagów)
– Choroby zapalne jelit (np. choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego)[17]
– Niektóre stany żołądkowo-jelitowe (np. polipowatość żołądka, ropień w jamie brzusznej, cholecystektomia, zapalenie uchyłka okrężnicy, perforacja wrzodu trawiennego, polipowatość okrężnicy, łagodne nowotwory przełyku)[18]
– Choroba Castlemana
– Niewydolność serca
– Przewlekła choroba nerek[19],[20]
– Przewlekła obturacyjna choroba płuc (POChP)
– Przeszczep komórek macierzystych układu krwiotwórczego (HSCT)
– Zespół metaboliczny
– Insulinooporność[21]
Obniżone poziomy:[8],[22]
- Ciąża
– Bezpośrednia utrata żelaza przez płód podczas ciąży
– Utrata krwi podczas porodu
– Laktacja - Nieodpowiednie spożycie w diecie
– Dieta uboga w mięso - Zaburzenia wchłaniania w przewodzie pokarmowym
– Achlorhydria lub hipochlorhydria
– Zapalenie błony śluzowej żołądka (np. zanikowe zapalenie błony śluzowej żołądka, autoimmunologiczne metaplastyczne zanikowe zapalenie błony śluzowej żołądka, zapalenie błony śluzowej żołądka wywołane przez Helicobacter pylori)[23]
– Celiakia[24]
– Po operacji pomostowania żołądka[25] - Utrata krwi (w zależności od poziomu powiązanego stanu zapalnego, ferrytyna może być również wysoka lub normalna w tych warunkach)[26]
– Oczywiste krwawienie (np. rana zewnętrzna, melena, hematemeza, krwioplucie, krwiomocz)
– Obfite krwawienie miesiączkowe
– Krwawienie z przewodu pokarmowego (np. hemoroidy, szczeliny)
– Wielokrotne oddawanie krwi
– Nowotwory wewnątrz światła przewodu pokarmowego (np. nowotwory złośliwe przewodu pokarmowego)[18],[27]
– Zespół Lasthénie de Ferjol - Leczenie erytropoetyną (EPO)[28]
- Leki[29]
– Inhibitory pompy protonowej
– Blokery receptora H2
– Niektóre antybiotyki (np. chinolony, tetracyklina)
– Nadmierna suplementacja wapnia
WSKAZANIA ZAKRESU OPTYMALNEGO:
Podwyższone poziomy:
- Funkcjonalne przeciążenie żelazem
- Funkcjonalne problemy z wątrobą
- Insulinooporność i zaburzenia metaboliczne
Obniżone poziomy:
- Funkcjonalny niedobór żelaza
- Złe wchłanianie
- Utrata krwi
- Ciąża
Odnośniki:
- http://www.uptodate.com/contents/regulation-of-iron-balance
- http://www.chemistry.wustl.edu/~edudev/LabTutorials/Ferritin/Ferritin.html
- http://www.vivo.colostate.edu/hbooks/molecules/ferritin.html
- http://www.ncbi.nlm.nih.gov/pubmed/9460808
- http://www.uptodate.com/contents/acute-phase-reactants
- https://www.ncbi.nlm.nih.gov/pubmed/16262999
- https://www.ncbi.nlm.nih.gov/pubmed/20304033
- http://www.uptodate.com/contents/causes-and-diagnosis-of-iron-deficiency-anemia-in-the-adult
- http://highferritin.imppc.org/hiperferritin.php?lang=en
- http://www.uptodate.com/contents/approach-to-the-patient-with-suspected-iron-overload
- http://www.uptodate.com/contents/iron-overload-syndromes-other-than-hereditary-hemochromatosis
- http://www.uptodate.com/contents/genetics-of-hereditary-hemochromatosis
- http://www.ncbi.nlm.nih.gov/pubmed/6800190
- http://www.ncbi.nlm.nih.gov/pubmed/8136612
- https://www.rnzcgp.org.nz/assets/documents/Publications/Archive-NZFP/Feb-2002-NZFP-Vol-29-No-1/berkhan.pdf
- http://www.uptodate.com/contents/anemia-of-chronic-disease-inflammation
- http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2788427/
- http://www.ncbi.nlm.nih.gov/pubmed/4049205
- http://www.uptodate.com/contents/inflammation-in-renal-insufficiency
- http://www.uptodate.com/contents/diagnosis-of-iron-deficiency-in-chronic-kidney-disease
- http://www.ncbi.nlm.nih.gov/pubmed/16452549
- http://www.uptodate.com/contents/approach-to-the-adult-patient-with-anemia
- http://www.irondisorders.org/Websites/idi/files/Content/854291/hpylori.pdf
- http://www.ncbi.nlm.nih.gov/pubmed/7055099
- https://www.nlm.nih.gov/medlineplus/ency/article/000584.htm
- http://www.uptodate.com/contents/anemia-caused-by-low-iron-beyond-the-basics
- http://www.uptodate.com/contents/hematologic-complications-of-malignancy-anemia-and-bleeding
- http://sickle.bwh.harvard.edu/iron_epo.html
- http://www.uptodate.com/contents/treatment-of-the-adult-with-iron-deficiency-anemia
Źródło: https://www.jenngibbons.com/my-approach/functional-medicine/functional-lab-chart/
- Twój wiek nie jest wskaźnikiem Twojego zdrowia
- Niezwykłe właściwości olejku z oregano
- 22 zdrowe produkty spożywcze wydłużające życie
- Co To Jest Srebro Koloidalne?
- Jak dbać o prawidłowe odżywianie siebie i swojej rodziny?
- Trzy szybkie kroki do lepszego zdrowia
- Przeciążenie żelazem czy przeciążenie mięsem?
- Panel żelaza + ferrytyna: interpretacja wyników badań
- Zapomniane przez medycynę metody leczenia ludzi
- Odpowiedni stosunek kwasów tłuszczowych omega-3 do omega-6 jest niezbędny dla utrzymania optymalnego stanu zdrowia
- 10 problemów zdrowotnych, które można rozpoznać po wyglądzie paznokci
- Kompleksowy panel metaboliczny: interpretacja