Prowadzone przez Harvard badanie Witaminy D i kwasów tłuszczowych Omega 3 (VITAL), opublikowało niedawno wyniki wskazujące na znaczące (22%) i statystycznie istotne (p = 0,05, Hazard ratio = 0,78 95% CI = 0,61 – 0,99) zmniejszenie częstości występowania choroby autoimmunologicznej u starszych osób dorosłych, przyjmujących codziennie przez 5 lat 2000 IU (50 mcg) witaminy D i 1000 mg kwasów tłuszczowych Omega 3. Było to duże ogólnokrajowe badanie z udziałem 12 786 mężczyzn w wieku 50 lat lub starszych i 13 085 kobiet w wieku 55 lat lub starszych. Było to badanie randomizowane z podwójnie ślepą próbą, i kontrolowane placebo. British Medical Journal zauważa: „Kliniczne znaczenie tego badania jest duże, ponieważ są to dobrze tolerowane, nietoksyczne suplementy i brakuje innych skutecznych metod leczenia zmniejszających częstość występowania chorób autoimmunologicznych”. W 2017 roku National Institutes of Health (NIH) oszacował, że 23,5 miliona Amerykanów, czyli >7% populacji, cierpiało na chorobę autoimmunologiczną. NIH zauważył, że częstość występowania tych chorób wydaje się rosnąć.
Ilustrując wysokie rozpowszechnienie niedoboru i niewydolności witaminy D w USA, 13% uczestników badania VITAL miało poziom witaminy D < 20 ng/mL (50 nmol/L) na początku badania, a 45% miało poziom < 30 ng/mL (75 nmol/L). Podgrupa uczestników (1 644 osoby) miała zbadane poziomy witaminy D po roku od rozpoczęcia badania. W sumie uczestnicy przyjmujący 2000 IU witaminy D mieli wzrost poziomu witaminy D o 40% do 41,8 ng/mL (104,5 nmol/L), podczas gdy uczestnicy w grupie placebo otrzymującej olej sojowy pozostali na poziomie zbliżonym do wyjściowego (30,7 ng/mL, 77,1 nmol/L). Mocne strony tego badania to jego wielkość i różnorodność. Zostało zaprojektowane jako prospektywne, randomizowane i kontrolowane badanie placebo — „złoty standard” w badaniach nad lekami medycznymi.
Dawka – ile składnika odżywczego dotarło do krwi/tkanki; czy dana osoba osiągnęła i utrzymała poziom wystarczający lub terapeutyczny.
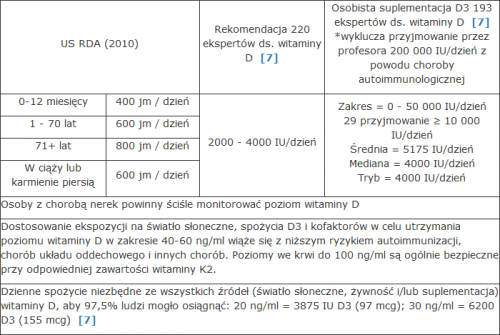
Czas trwania – jak długo utrzymywany był wystarczający lub terapeutyczny poziom. Witamina D ma rozległe efekty epigenetyczne, wpływając na ponad 3000 genów. Szacuje się, że nawet 3-4% genomu może być pod wpływem witaminy D. Te wpływy genetyczne mogą mieć szczególne znaczenie podczas rozwoju płodowego. Okres półtrwania aktywnej formy witaminy D wynosi około 4 godzin, a okres półtrwania formy przedhormonalnej witaminy D wynosi 2-3 tygodnie. Jednakże, może upłynąć jeszcze więcej czasu, zanim efekty działania białek z genów regulowanych przez witaminę D zaczną wywierać swój biologiczny wpływ. Ma tu zastosowanie koncepcja Bruce’a Amesa dotycząca “białek długowieczności“. Przy nasyceniu pełnym zestawem składników odżywczych, metabolizm komórek jest w stanie rozszerzyć się z produkcji tylko białek przetrwania do produkcji dodatkowych białek, które nazwał “białkami długowieczności”. Z tych powodów ważne jest, aby utrzymywać witaminę D w zdrowym zakresie na bieżąco, a nie czekać do momentu wystąpienia choroby. Gdy potrzebna jest terapia ratunkowa, kalcyfediol (25OHD) zwiększa aktywny poziom witaminy D szybciej niż cholekalcyferol (D3).
Interakcje dynamiczne – czy zachowano wystarczające poziomy kofaktorów synergicznych? Magnez jest niezbędny w ośmiu etapach metabolizmu witaminy D. Wewnątrzkomórkowa selenocysteina może być również czynnikiem ograniczającym wytwarzanie i funkcjonowanie witaminy D. Zwiększenie poziomu glutationu i cysteiny może zwiększyć produkcję witaminy D nawet bez przyjmowania witaminy D lub ekspozycji na światło słoneczne. Z kolei witamina D zwiększa produkcję kilku selenoprotein. Witamina C i cynk również wspomagają działanie witaminy D i ważne jest, aby zrównoważyć witaminę D z witaminą K2, aby wapń docierał tam, gdzie jest potrzebny, a nie odkładał się w tętnicach. 100 mcg witaminy K2 na każde 5000 IU D3 to dobry stosunek dla dobrego samopoczucia.
W badaniach, kontrola też ma znaczenie. W tym samym badaniu VITAL sprawdzano również efekty suplementacji 1000 mg/dzień Omega-3 w porównaniu z placebo. Zaobserwowano 15% zmniejszenie częstości występowania chorób autoimmunologicznych w porównaniu z grupą kontrolną. Nie osiągnęło to jednak istotności statystycznej. Co ciekawe, jako placebo zastosowano oliwę z oliwek, która jest znana jako środek przeciwzapalny i źródło witaminy K. Możliwe, że wybór takiego placebo osłabił wynik rzeczywistej korzyści z interwencji Omega-3.
Witamina D: wpływ na układ odpornościowy
Badanie VITAL stanowi ważne wsparcie dla korzyści płynących z witaminy D dla układu odpornościowego. Witamina D reguluje homeostazę wapnia i fosforanów w organizmie. Wapń jest ważny nie tylko dla mocnych kości. Zmobilizowany, zjonizowany wapń jest niezbędny do skurczów mięśni, impulsów nerwowych, sygnalizacji komórkowej, krzepnięcia krwi, funkcji immunologicznych i katalizowania setek reakcji enzymatycznych w całym organizmie. Prawie wszystkie komórki organizmu posiadają receptory witaminy D (VDR). Jelito, kości, nerki, przytarczyce i komórki odpornościowe (komórki T, komórki B, komórki dendrytyczne, makrofagi) mają wysoki poziom VDR. Wątroba i nerki produkują większość aktywnej witaminy D w organizmie, jednak aktywowane komórki odpornościowe będą również produkować 1,25(OD)2D, gdy obecny jest substrat 25OHD do przekształcenia w aktywny hormon. Hormon przytarczyc (PTH) reguluje produkcję aktywnej formy witaminy D w komórkach nieimmunologicznych.
Witamina D ma istotny wpływ na wiele faz we wrodzonej gałęzi układu odpornościowego (komórka, dopełniacz, peptydy przeciwdrobnoustrojowe, lektyny, aspekty odporności nie wytwarzające przeciwciał), a także w adaptacyjnej gałęzi układu odpornościowego (aspekty odporności wytwarzające przeciwciała). Adaptacyjna gałąź układu odpornościowego ma dwie główne fazy. Faza efektorowa obejmuje produkcję przeciwciał, natomiast faza regulacyjna obejmuje usuwanie komórek B produkujących przeciwciała, które wchodzą w reakcje krzyżowe z komórkami własnymi. Dopasowanie przeciwciał i antygenów nie zawsze jest dokładne. Nawet zdrowi ludzie mają samoreaktywne klony komórek B. Może istnieć podobieństwo między “obcym” antygenem a elementem błony komórki gospodarza lub przeciwciało może nakładać się na część błonową kompleksu neoantygen-membrana. Kiedy komórki B z tymi samoreagującymi przeciwciałami są stymulowane do masowych podziałów i produkcji swoich przeciwciał, muszą być zniszczone przez regulacyjne komórki odpornościowe (Tregs), aby zminimalizować samouszkodzenia. Brak równowagi lub dysfunkcja w fazie adaptacyjnej regulacyjnej odpowiedzi immunologicznej jest głównym mechanizmem chorób autoimmunologicznych u ludzi. Co ciekawe, kilka wrażliwych obszarów ciała, mózg, przednia komora oczu i jądra, są pozbawione adaptacyjnej odpowiedzi immunologicznej. Ryzyko ubocznych uszkodzeń spowodowanych produkcją przeciwciał w tych obszarach jest zbyt duże.
Aktywna forma witaminy D:
- Zwiększa produkcję katelicydyny i defensyn
- Zmniejsza dojrzewanie komórek dendrytycznych, ekspresję cząsteczek prezentujących antygen HLA DR oraz ekspresję cząsteczek kostymulujących, takich jak CD40, CD80 i CD86
- Zmniejsza liczbę limfocytów Th1, Th9, Th17, zmniejsza IL-2, IL-6, IFN-gamma, IL-12, IL-17, IL-23
- Zwiększa produkcję regulacyjnych komórek odpornościowych i produkcję cytokiny IL-10
- Zwiększa produkcję i utrzymanie komórek pamięci immunologicznej.
Ogólnym efektem jest silniejsza wrodzona odpowiedź immunologiczna oraz bezpieczniejsza adaptacyjna odpowiedź immunologiczna.
Krótka historia obserwacji klinicznych dotyczących witaminy D
- W 1903 r. Niels Ryberg Finsen otrzymał Nagrodę Nobla w dziedzinie fizjologii i medycyny „w uznaniu jego wkładu w leczenie chorób… za pomocą skoncentrowanego promieniowania świetlnego, dzięki czemu otworzył nową drogę dla nauk medycznych”.
- Sanatoria i olej z wątroby dorsza przez wiele dziesięcioleci były powszechnymi metodami leczenia gruźlicy i innych infekcji.
- Dwa badania przeprowadzone w Karolinie Południowej w ostatniej dekadzie wykazały znaczne zmniejszenie liczby porodów przedwczesnych u kobiet z poziomem witaminy D ≥ 40 ng/ml w porównaniu z kobietami z poziomem witaminy D < 20 ng/ml.
- Zbiorcza analiza ponad 2300 kobiet w wieku ≥ 55 lat z randomizowanego badania kontrolowanego i prospektywnego badania kohortowego wykazała, że uczestnicy z poziomem witaminy D ≥ 40 ng/mL mieli o 67% niższe ryzyko wystąpienia raka inwazyjnego w porównaniu z uczestnikami z poziomem witaminy D < 20 ng/mL. Podobne wyniki zaobserwowano w przypadku raka piersi, gdy osoby z poziomem witaminy D >60 ng/mL porównano z osobami z poziomem witaminy D < 20 ng/mL.
- W 2018 roku grupa badawcza VITAL opublikowała wniosek, że 2000 IU suplementowanej witaminy D dziennie nie miało wpływu na ryzyko raka. Jednak ich dane pokazują 25% zmniejszenie ryzyka raka po pierwszych 2 latach badania.
- W 2014 roku opublikowano metaanalizę 32 badań, w której wykazano większe ryzyko śmiertelności z wszystkich przyczyn u osób z poziomem witaminy D = 30 ng/mL w porównaniu do osób z poziomem witaminy D > 30 ng/mL.
- Od gruźlicy do COVID
- Dwa ostatnie hiszpańskie badania dotyczące leczenia ostrego Covid-19 wykazały skuteczność kalcyfediolu w zmniejszaniu liczby przyjęć na oddziały intensywnej terapii i śmiertelności.
- Retrospektywne badanie z lutego 2022 roku, przeprowadzone w Izraelu na 253 osobach dorosłych przyjętych do szpitala w celu leczenia zakażenia SARS-CoV-2, z pomiarem witaminy D dostępnym 14-730 dni przed przyjęciem, wykazało większe ryzyko ciężkiej choroby (48,1% w porównaniu z 10%) i zgonów (25,6% w porównaniu z 5%) u osób z poziomem witaminy D < 20 ng/ml w porównaniu z ≥ 20 ng/ml. Było to badanie uzupełniające do dużego retrospektywnego badania populacyjnego z grupą kontrolną przypadków, łączącego niedobór witaminy D z wyższym ryzykiem zakażenia Covid-19. Badania w trzech różnych krajach wykazały związek między niedoborem selenu a ciężką chorobą SARS-CoV-2. Mimo że związki między witaminą D a selenoproteinami są obecnie potwierdzone, nie opublikowano badań mierzących zarówno selen, jak i witaminę D u pacjentów z SARS-CoV-2.
- Badanie opublikowane w lutym 2022 w Meksyku wykazało poprawę przeżywalności pacjentów wysokiego ryzyka SARS-CoV-2 przyjętych do szpitala po dodatkowym wsparciu żywieniowym. Zmarło 7 (17,5%) z 40 pacjentów objętych standardową opieką. Zmarł tylko 1 (2,5%) z 40 pacjentów otrzymujących specjalne wsparcie żywieniowe. Dodatkowe wsparcie żywieniowe polegało na:
- Kompleksie witamin grupy B: 10 mg cyjanokobalaminy, 100 mg tiaminy i 100 mg pirydoksyny podawane domięśniowo co 24 godziny przez pierwsze 5 dni.
- Przyjmowaniu dwa razy dziennie doustnie po posiłkach przez maksymalnie 21 dni: Spirulinę 2,5 g, kwas foliowy 5 mg, glutaminę 5 g, białko roślinne 10 g, drożdże piwne, amarantus, kwas askorbinowy 1 g, cynk 20 mg, selen 100 mcg, cholekalcyferol (D3) 2000 IU, resweratrol 200 mg, kwasy omega-3 1 g, L-argininaę750 mg, inulinę 20 g, magnez 400 mg.
- Przyjmowaniu probiotyków: Saccharomyces boulardii 500 mg dziennie doustnie przez 6 dni.
Podsumowanie
Witamina D jest ważna dla wielu funkcji w organizmie człowieka od momentu poczęcia. Obecnie mamy więcej dowodów wskazujących na znaczenie utrzymania poziomu witaminy D w zakresie 40-60 ng/mL, wraz z utrzymaniem odpowiedniego poziomu synergicznych składników odżywczych w celu zwalczania infekcji, podtrzymywania pomocnej odporności, a także zapobiegania szkodliwym reakcjom autoimmunologicznym.
Źródło: https://www.greenmedinfo.com/blog/its-official-vitamin-d-reduces-incidence-autoimmunity
- W celu uzyskania optymalnego stanu zdrowia, utrzymuj witaminę D na poziomie 60 ng/mlPrzeprowadzono tysiące badań dotyczących wpływu witaminy D na zdrowie, które wykazały, że bierze ona udział w biologii wszystkich komórek i tkanek w organizmie, w tym komórek odpornościowych. Twoje komórki potrzebują aktywnej formy witaminy D, aby uzyskać dostęp do genetycznych wzorców przechowywanych wewnątrz nich. Jest to jeden z powodów, dla których witamina D ma zdolność do… Czytaj więcej: W celu uzyskania optymalnego stanu zdrowia, utrzymuj witaminę D na poziomie 60 ng/ml
- Witamina D zmniejsza częstość występowania chorób autoimmunologicznychProwadzone przez Harvard badanie Witaminy D i kwasów tłuszczowych Omega 3 (VITAL), opublikowało niedawno wyniki wskazujące na znaczące (22%) i statystycznie istotne (p = 0,05, Hazard ratio = 0,78 95% CI = 0,61 – 0,99) zmniejszenie częstości występowania choroby autoimmunologicznej u starszych osób dorosłych, przyjmujących codziennie przez 5 lat 2000 IU (50 mcg) witaminy D… Czytaj więcej: Witamina D zmniejsza częstość występowania chorób autoimmunologicznych
- Witamina D: ile i jakie są jej zalety?dr William B. Grant Największym wydarzeniem związanym z witaminą D był raport dotyczący referencyjnych wartości spożycia wapnia i witaminy D przygotowany przez Instytut Medycyny. Niniejszy raport został przygotowany w ciągu dwóch lat przez 14 ekspertów ds. żywienia, przy wsparciu finansowym Amerykańskiej Agencji Żywności i Leków oraz Narodowego Instytutu Zdrowia Kanady. Komisja dokonała przeglądu dowodów na… Czytaj więcej: Witamina D: ile i jakie są jej zalety?
- Właściwości zdrowotne witaminy K2 potwierdzone badaniami naukowymiWysokie spożycie witaminy K2 (menachinonu) zmniejsza częstość występowania choroby niedokrwiennej serca Tytuł: Wysokie spożycie menachinonu zmniejsza częstość występowania choroby niedokrwiennej serca. Źródło: https://pubmed.ncbi.nlm.nih.gov/19179058/ Wniosek: Wysokie spożycie menochinonów, zwłaszcza MK-7, MK-8 i MK-9, może chronić przed chorobą niedokrwienną serca. Jednak konieczne są dalsze badania, aby określić optymalne poziomy spożycia witaminy K w celu zapobiegania tej chorobie.… Czytaj więcej: Właściwości zdrowotne witaminy K2 potwierdzone badaniami naukowymi
- Właściwości zdrowotne kwasu foliowego potwierdzone badaniami naukowymiKwas foliowy w diecie wiąże się ze znacznie zmniejszonym ryzykiem porodu przedwczesnego Tytuł: Kwas foliowy i ryzyko przedwczesnego porodu: metaanaliza. Źródło: https://pubmed.ncbi.nlm.nih.gov/31849592/ Wniosek: Wyższy poziom kwasu foliowego u matki i suplementacja kwasem foliowym były istotnie związane z niższym ryzykiem porodu przedwczesnego. Wysokie spożycie kwasu foliowego w diecie wiązało się z ogólnym zmniejszeniem ryzyka raka pęcherza… Czytaj więcej: Właściwości zdrowotne kwasu foliowego potwierdzone badaniami naukowymi
- Witaminy D3 i K2: zrozumienie synergiiWitamina D sama w sobie jest ważna dla utrzymania mocnych kości oraz zdrowego układu sercowo-naczyniowego i odpornościowego. Ma również właściwości antynowotworowe. Dwa różne rodzaje witaminy D to D2 (ergokalcyferol) – obecna w produktach pochodzenia roślinnego, takich jak grzyby, oraz D3 (cholekalcyferol) – obecna w produktach pochodzenia zwierzęcego i tłustych rybach. Powszechnie wiadomo, że witamina D… Czytaj więcej: Witaminy D3 i K2: zrozumienie synergii
- Właściwości zdrowotne witaminy B6 potwierdzone badaniami naukowymiWysoki poziom homocysteiny, niski poziom witaminy B-6 i zwiększony stres oksydacyjny są niezależnie związane z ryzykiem przewlekłej choroby nerek Tytuł: Wysoki poziom homocysteiny, niski poziom witaminy B-6 i zwiększony stres oksydacyjny są niezależnie związane z ryzykiem przewlekłej choroby nerek. Źródło: https://pubmed.ncbi.nlm.nih.gov/26526964/ Wniosek: Wysoki poziom homocysteiny, niski poziom witaminy B6, zwiększony stres oksydacyjny i zmniejszona aktywność… Czytaj więcej: Właściwości zdrowotne witaminy B6 potwierdzone badaniami naukowymi
- Właściwości zdrowotne witaminy A potwierdzone badaniami naukowymiSuplementacja witaminą A pomaga złagodzić objawy kliniczne i skrócić pobyt w szpitalu u dzieci z zapaleniem płuc Tytuł: Wpływ witaminy A jako terapii adjuwantowej w zapaleniu płuc u dzieci: Metaanaliza. Źródło: https://pubmed.ncbi.nlm.nih.gov/29429465/ Wniosek: Aktualne dowody wskazują, że w leczeniu zapalenia płuc u dzieci suplementacja witaminy A pomaga złagodzić objawy kliniczne i skrócić czas pobytu w… Czytaj więcej: Właściwości zdrowotne witaminy A potwierdzone badaniami naukowymi
- Właściwości zrowotne witaminy B12 potwierdzone badaniami naukowymiAkupunktowe wstrzykiwanie witaminy B12 ma lepszy efekt terapeutyczny niż lek karbamazepina w leczeniu neuralgii nerwu trójdzielnego Tytuł: Obserwacje kliniczne nad wstrzykiwaniem witaminy B12 w leczeniu neuralgii nerwu trójdzielnego Źródło: https://pubmed.ncbi.nlm.nih.gov/17926620/ Wniosek: Wstrzykiwanie witaminy B12 ma lepszy efekt terapeutyczny niż doustne podawanie karbamazepiny. Dodatkowa suplementacja witaminą B12 poprawiła kontrolę glikemii i insulinooporność u pacjentów z cukrzycą… Czytaj więcej: Właściwości zrowotne witaminy B12 potwierdzone badaniami naukowymi
- Witamina K2: Znacznie więcej niż tylko krzepnięcie krwiWitamina K jest rozpuszczalną w tłuszczach witaminą, która jest znana z wielu funkcji. Chociaż nadal powszechnie określa się ją mianem “witaminy krzepnięcia krwi”, naukowcy dowiadują się coraz więcej o jej roli w szerokim zakresie procesów fizjologicznych, w tym podczas “pandemii” COVID-19. Witamina K jest niezbędna dla zdrowych kości, układu sercowo-naczyniowego i wątroby, a także dla… Czytaj więcej: Witamina K2: Znacznie więcej niż tylko krzepnięcie krwi