Autor: dr Aleksandra Niedzwiecki i dr Matthias Rath, MD
Instytut Badawczy Dr Ratha, San Jose, CA 95138, USA
Pandemia koronawirusa była otoczona obawami o zarażenie się wirusem. Sprzyjały temu niespójne i często sprzeczne informacje płynące z mediów, a także od różnych autorytetów naukowych i politycznych. Wprowadzenie nowej generacji szczepionek przeciwko COVID-19 pod koniec 2020 r., o deklarowanej skuteczności w powstrzymywaniu pandemii i przy silnym wsparciu mediów, wzbudziło duże nadzieje i napędzało zapotrzebowanie na szczepienia. Jednocześnie, jako że te nowe typy szczepionek są wciąż w fazie eksperymentalnej, pytania o ich skuteczność wobec zmutowanych form wirusów oraz ryzyko wystąpienia nieprzewidzianych długoterminowych skutków ubocznych podsycają niechęć do ich przyjęcia. Te obawy nie są rozwiewane agresywnymi kampaniami medialnymi ani wyciszaniem krytycznych głosów na temat szczepień, skutek jest raczej odwrotny.
W tym miejscu przedstawiamy krótki przegląd szczepionek przeciwko COVID-19, w tym ich mechanizmy działania i aspekty bezpieczeństwa.
Droga do szczepionek modyfikowanych genetycznie (GEV)
Szczepionki są z powodzeniem stosowane w zapobieganiu różnym chorobom zakaźnym od ponad dwóch stuleci. Pierwsza skuteczna szczepionka przeciwko ospie została opracowana przez Edwarda Jennera w 1796 roku. Od tego czasu rozwój szczepionek opiera się na wykorzystaniu atenuowanych wirusów lub bakterii lub na specyficznych białkach wytwarzanych przez patogeny. Ich wstrzyknięcie może nauczyć układ odpornościowy rozpoznawania tych antygenów i wywoływania skutecznej odpowiedzi immunologicznej, skutkującej ochroną przed prawdziwą infekcją. Opracowanie, produkcja i zatwierdzenie przez organy regulacyjne dla tego typu szczepionki zajmuje dużo czasu (około 10 do 15 lat) i wiąże się z wysokimi kosztami.
Ponieważ maksymalizacja zysków jest podstawą biznesu farmaceutycznego, sponsorowane przez firmy farmaceutyczne badania eksperymentują z innymi technologiami, które pozwoliłyby na szybsze i tańsze wytwarzanie szczepionek. Te nowe szczepionki wprowadzają kod genetyczny patogenów do naszych komórek. Zamiast więc dostarczać czynniki zakaźne z zewnątrz, jak w konwencjonalnych szczepionkach, wprowadzona informacja genetyczna wyzwala produkcję białek wirusowych lub innych patogenów przez nasze własne komórki ciała. Technologia ta była testowana na modelach zwierzęcych, a ostatnio została zastosowana w zaledwie kilku szczepionkach dla ludzi (np. Ebola, HIV, SARS, MERS i inne) z mieszanymi wynikami.
W 2012 roku Agencja Zaawansowanych Projektów Badawczych w dziedzinie Obrony Stanów Zjednoczonych (DARPA) rozpoczęła finansowanie grup w Novartis, Pfizer, AstraZeneca, Sanofi Pasteur i innych miejscach w celu zintensyfikowania prac nad szczepionkami i lekami zakodowanymi w RNA. Pojawienie się COVID-19 w 2019 r. spowodowało pilną potrzebę opracowania skutecznych szczepionek w celu opanowania szybko rozprzestrzeniającej się pandemii. W maju 2020 r. administracja Trumpa zainicjowała partnerstwo publiczno-prywatne – Operacja Warp Speed – w celu koordynacji wysiłków w zakresie rozwoju, produkcji i dystrybucji szczepionek i diagnostyki przeciwko COVID-19. W grudniu 2020 r. zatwierdzono szczepionki przeciwko COVID-19 produkowane przez firmy Pfizer/BioNTech i Moderna Therapeutics. Do początku stycznia 2021 roku rozprowadzono ponad 17 milionów dawek. Inne kraje prowadzą własne projekty szczepionkowe. Obecnie istnieje kilka szczepionek przeciwko COVID opracowanych i produkowanych w Wielkiej Brytanii, Niemczech, Rosji, Chinach i innych krajach.
Jak działają genetycznie modyfikowane szczepionki przeciwko COVID-19
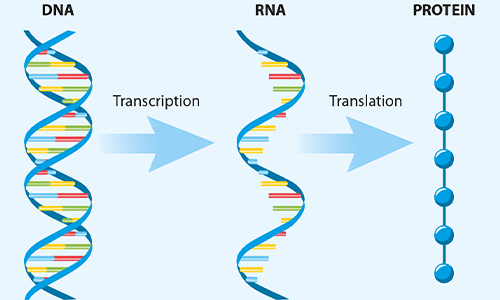
RYS. 1. Kluczowe etapy syntezy białek w komórkach
Szczepionki produkowane przez Pfizer, Moderna, AstraZeneca / University of Oxford i Janssen (firma Johnson & Johnson) stosują genetycznie zmienione DNA lub RNA, aby skłonić komórki gospodarza do tworzenia białek specyficznych dla patogenu. Wykorzystują mechanizm syntezy białek naszych komórek, który pobiera informacje genetyczne z DNA jako szablon do transkrypcji na cząsteczki informacyjnego RNA (mRNA). Są one następnie poddawane translacji przez system rybosomów komórek w celu wytworzenia białek. Kod (sekwencja) każdego białka produkowanego przez komórkę jest zaszyfrowany zarówno w DNA (jako schemat), jak i w mRNA (jako kopia robocza).
Jak działają szczepionki na bazie mRNA
Szczepionki opracowane przez Pfizer / BioNTech i Moderna Therapeutics zawierają nić mRNA, która zawiera kod białka powierzchniowego wirusa SARS-CoV-2 (zwanego „kolcem”). Ten kolec wiąże się ze specyficznymi stacjami dokującymi na błonie docelowej komórki (receptorze ACE2), które są niezbędne do zainicjowania wnikania wirusa i infekcji. Dlatego przeciwciała skierowane przeciwko białku kolca mogą uniemożliwić wiązanie się wirusa z komórkami, a tym samym jego zakaźność.
Szczepionki mRNA zawierają nić mRNA z informacją o białku szpikulcowym. Jest ona zamknięta w nanocząsteczkach lipidowych (LNP), które umożliwiają transport RNA przez błonę komórkową i jednocześnie chronią go przed degradacją przez enzymy komórkowe. Po wstrzyknięciu mRNA, zawarte w szczepionce wnika do komórek. Następnie rybosomy przekształcają go w białko wirusowe, tworząc wiele kopii, które pojawiają się na powierzchni komórek. Układ odpornościowy organizmu rozpoznaje to białko jako obce i wytwarza przeciwciała oraz inne rodzaje broni immunologicznej, aby je zwalczyć.
Szczepionki Pfizer i Moderna wykorzystują tak zwane „niereplikujące się mRNA”, które oprócz kodu białka kolca posiada dodatkowe sekwencje na obu końcach, aby zapewnić właściwe przetwarzanie RNA. Według producentów, po wytworzeniu antygenu wirusowego mRNA ulega degradacji i oczyszczeniu.
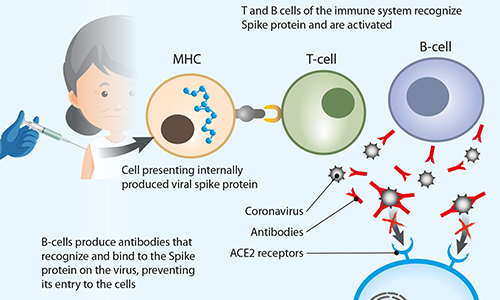
RYS. 2. Schematyczne przedstawienie, w jaki sposób szczepionka COVID-19 wyzwala odpowiedź układu odpornościowego
Opracowywane są również inne rodzaje szczepionek RNA, takie jak tzw. samoreplikujące się mRNA. W tych szczepionkach patogen-mRNA jest pakowany z dodatkowymi mechanizmami replikacji wirusowej, które umożliwiają komórkom gospodarza amplifikację wirusowego RNA i produkcję dużej ilości białka wirusowego. Oznacza to, że z mniejszej ilości szczepionki wytwarzane są większe ilości antygenu, co zapewnia silniejszą odpowiedź immunologiczną.
Co zawierają szczepionki mRNA przeciw COVID-19?
Każda dawka produktu firmy Pfizer zawiera 30 mikrogramów szczepionki. Moderna produkuje znacznie większą dawkę szczepionki (100 mikrogramów), a mimo to nie zapewnia lepszych rezultatów. Na prośbę rządu USA Moderna testowała swoją szczepionkę, aby określić, czy może obniżyć dawkę bez osłabiania ochrony.
Według informacji przekazanych przez Moderna, szczepionka COVID-19 zawiera następujące składniki: informacyjny kwas rybonukleinowy (mRNA); lipidy (SM-102), glikol polietylenowy [PEG] 2000, dimirystoiloglicerol [DMG], cholesterol, 1,2-distearoilo-sn-glicero-3-fosfocholina [DSPC]); trometamina; chlorowodorek trometaminy; kwas octowy; Octan sodowy; i sacharozę.
Oprócz cząsteczki mRNA szczepionka firmy Pfizer zawiera również składniki lipidowe ((4-hydroxybutyl)azanediyl)bis(hexane-6,1-diyl)bis(2- hexyldecanoate), 2 – [(glikol polietylenowy)-2000]-N , N-ditetradecyloacetamid, 1,2-distearoilo-sn-glicero-3-fosfocholina, cholesterol)); sole (chlorek potasu, jednozasadowy fosforan potasu, chlorek sodu, dwuzasadowy fosforan sodu dwuwodny); i podstawowy cukier stołowy, aby pomóc cząsteczkom szczepionki zachować swój kształt podczas zamrażania.
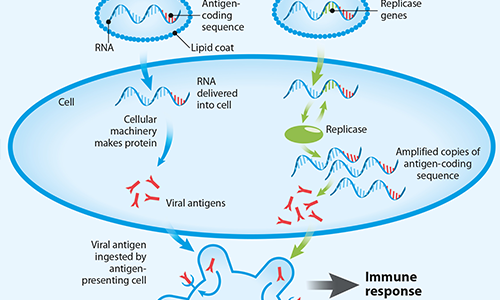
RYS. 3. Różne typy szczepionek na bazie mRNA
Szczepionki RNA, podobnie jak szczepionki konwencjonalne, należy zamrozić lub przechowywać w lodówce. To komplikuje ich dystrybucję. Szczepionkę Pfizera należy przechowywać w bardzo zimnej zamrażarce w temperaturze od -80°C do -60°C, w której zachowuje aktywność do 6 miesięcy. Zgodnie z nowszymi informacjami szczepionka może być również przechowywana w standardowych temperaturach zamrażania od -25°C do -15°C przez okres dwóch tygodni lub w normalnych warunkach chłodniczych przez okres do 5 dni.
Szczepionki Moderna są łatwiejsze w transporcie i przechowywaniu, ponieważ można je przechowywać do 30 dni w normalnej temperaturze lodówki i do sześciu miesięcy w zamrażarce.
Jak działają szczepionki oparte na DNA
Szczepionki Johnson & Johnson i AstraZeneca wykorzystują inne podejście znane jako szczepionka z wektorami wirusowymi. Wektory wirusowe, takie jak zmodyfikowany adenowirus szympansa (ChAdOx1) w szczepionce AstraZeneca i ludzki adenowirus (AD26) w szczepionce Johnson & Johnson, pochodzą z dużej rodziny wirusów, z których niektóre powodują przeziębienie. DNA adenowirusa połączone z wirusowym kodem genetycznym (DNA) białka wypustowego SARS-CoV2 jest używane do wstawiania informacji o białku wirusa do jądra komórkowego. Komórki wykorzystują ten kod do wytwarzania mRNA wirusa, a ostatecznie białek w postaci kolców. W złożonym procesie prezentacji białka kolców SARS-CoV-2 przez komórki, białko wirusowe zostaje rozpoznane przez układ odpornościowy naszego organizmu jako obce, wywołując w ten sposób odpowiedź immunologiczną.
Naukowcy uważają, że aby zwiększyć immunogenność szczepionek opartych na DNA, trzeba byłoby wstrzyknąć człowiekowi średniej wielkości większe ilości DNA, mieszczące się w zakresie od 5 do 20 mg. Szczepionki Johnson & Johnson i AstraZeneca są produktami jednodawkowymi. Johnson & Johnson testuje również schemat dwudawkowy, z zastrzykami podawanymi w odstępie ośmiu tygodni. Wyniki tego badania spodziewane są w maju 2021 roku.
Szczepionka przeciw COVID-19 oparta na DNA firmy Johnson & Johnson zawiera następujące składniki: rekombinowany, niekompetentny replikacyjnie DNA adenowirusa typu 26 wyrażający białko kolca SARS-CoV-2; kwas cytrynowy jednowodny; cytrynian trisodowy dwuwodny; etanol; 2-hydroksypropylo-β-cyklodekstryna (HBCD); polisorbat-80; chlorek sodu.(HBCD); polisorbat-80; chlorek sodu.
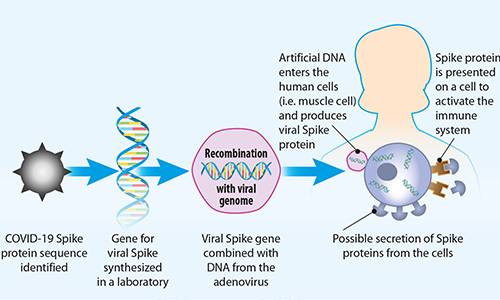
RYS. 4. Jak działają szczepionki DNA
Szacuje się, że jednodawkowa szczepionka Johnson & Johnson przeciwko COVID-19 pozostaje stabilna przez dwa lata w temperaturze -20°C i maksymalnie przez trzy miesiące przy rutynowym chłodzeniu w temperaturze od 2 do 8°C. Trwają prace nad niezawodnym wytwarzaniem szczepionek, które są bardziej odpowiednie do stosowania w krajach z ograniczoną liczbą miejsc chłodniczych lub bez nich.
Innym wyzwaniem związanym ze szczepionkami opartymi na DNA jest optymalizacja transfekcji, którą można osiągnąć poprzez włączenie kilku parametrów, takich jak hybrydowy wirusowy/eukariotyczny promotor lub optymalizacja kodonów antygenu.
Nie zahamowało to jednak znaczącego postępu w stosowaniu tego typu szczepionek u ludzi i są one testowane w różnych badaniach klinicznych.
Proces zatwierdzania szczepionki
Obecnie stosowane szczepionki COVID-19 nie zostały zatwierdzone ani dopuszczone do obrotu przez amerykańską Agencję ds. Żywności i Leków (FDA), a zamiast tego zostały dopuszczone jedynie do stosowania w nagłych przypadkach w celu zapobiegania chorobie koronawirusowej u osób w wieku 18 lat i starszych.
Szczepionki te nie przeszły tego samego rodzaju przeglądu, co produkty zatwierdzone lub dopuszczone do obrotu przez FDA. Zezwolenie na zastosowanie w nagłych przypadkach jest dozwolone, gdy spełnione są określone kryteria, w tym brak odpowiednich, zatwierdzonych i dostępnych alternatyw. Ponadto, decyzja FDA opiera się na całości dostępnych dowodów naukowych wskazujących, że produkt może być skuteczny w zapobieganiu pandemii COVID-19, oraz że znane i potencjalne korzyści z produktu przeważają nad znanym i potencjalnym ryzykiem. Wszystkie te kryteria muszą być spełnione, aby produkt mógł być stosowany podczas pandemii COVID-19. Obecnie nie ma zatwierdzonej przez FDA szczepionki zapobiegającej COVID-19.
Zezwolenie na awaryjne stosowanie szczepionki Janssen przeciwko COVID-19 obowiązuje przez okres obowiązywania pandemii uzasadniającej awaryjne użycie tych produktów, chyba że zostanie zakończona lub odwołana (wówczas produkty te nie będą mogły być już stosowane).
Jak skuteczne są szczepionki COVID-19 w populacji?
Termin “skuteczność” odnosi się do działania szczepionki w idealnych i kontrolowanych warunkach, takich jak w badaniach klinicznych. Termin “skuteczność” odnosi się do jej działania w warunkach rzeczywistych.
Na podstawie badań klinicznych producenci szczepionek opartych zarówno na RNA, jak i DNA twierdzą, że szczepionki te mają wysoką skuteczność w zapobieganiu zakażeniom COVID-19 (około 90%) u osób w wieku 16 lat i starszych. W przeprowadzonym niedawno w Izraelu dużym badaniu obserwacyjnym oceniono, że szczepionka Pfizer COVID-19 jest w 46% skuteczna w zapobieganiu zakażeniom 14-20 dni po podaniu pierwszej dawki i w 92% skuteczna 7 dni po podaniu drugiej dawki. Wyniki badań z zastosowaniem szczepionki firmy AstraZeneca wskazują na 66,7% skuteczność szczepionki w zapobieganiu objawowemu zakażeniu COVID-19 14 dni po podaniu drugiej dawki.
Nie ma dowodów na to, że którakolwiek z dostępnych obecnie szczepionek przeciwko COVID-19 może całkowicie lub znacząco zmniejszyć szanse na zakażenie, ani że powstrzyma przenoszenie wirusa w przypadku zakażenia osób zaszczepionych. Wczesne dowody sugerują, że w niektórych przypadkach, gdy ludzie ulegają zakażeniu po pełnym zaszczepieniu, choroba przebiega u nich łagodniej niż w innym przypadku.
Wcześniej zaobserwowane różnice między płciami w odpowiedzi immunologicznej i statusie hormonalnym sugerują, że szczepionki i terapie zwiększające odpowiedź immunologiczną komórek T na SARS-CoV-2 mogą być odpowiednie dla pacjentów płci męskiej, a te tłumiące wrodzoną aktywację immunologiczną we wczesnym stadium choroby – dla kobiet (Takahashi T i wsp., 2020).
Jak skuteczne są szczepionki COVID-19 przeciwko zmutowanym formom koronawirusa?
Od czasu pojawienia się pandemii niepokój budzi pojawienie się zmutowanej wersji SARS‐CoV-2. Ten proces ewolucji jest ciągły i pozwala wirusowi szybko wybierać zmiany, które sprawiają, że rozwija się on bardziej efektywnie. Każda zmiana, która zapewni potomkom wirusa przewagę konkurencyjną w rozwoju, będzie faworyzowana i zacznie przerastać pierwotnego wirusa macierzystego. Dlatego ważne jest, aby monitorować wirusy pod kątem nowych mutacji, które mogą sprawić, że będą one bardziej śmiercionośne, bardziej podatne na przenoszenie lub jedno i drugie.
Już w lutym 2020 r. wykryto substytucję w białku kolczastym SARS‐CoV‐2 i nazwano ją wariantem D614G (Korber B i wsp., 2020). Cztery miesiące później ten wariant – mający zwiększoną zakaźność, chociaż nadal z podobnym nasileniem choroby jak jego szczep typu dzikiego – stał się popularny na całym świecie. Niedawno w Wielkiej Brytanii pojawił się inny, bardziej przenośny wariant szczepu (B.1.1.7.). Wariant ma 17 mutacji, z których 8 znajduje się w białku kolczastym. Jedną z mutacji kolców – N501Y, znaleziono również w innym wariancie wirusa wyizolowanym w Afryce Południowej (Reardon S, 2020). W chwili pisania tego artykułu pojawiające się dowody sugerują, że niektóre z tych ostatnich wariantów mogą uniknąć odporności zarówno naturalnej, jak i wywołanej przez szczepionkę, gdy są testowane w probówkach laboratoryjnych.
Obecnie stosowane szczepionki przeciwko COVID-19 pobudzają układ odpornościowy do wytwarzania przeciwciał rozpoznających i skierowanych przeciwko białku wirusa, które jest niezbędne do wiązania się wirusa z receptorami ACE2 i do inwazji na ludzkie komórki. W przypadku wielu zmian w sekwencji białka kolczastego, szczepionki zaprojektowane dla oryginalnego szczepu wirusa mogą nie wywoływać silnej odpowiedzi immunologicznej przeciwko nowym wariantom wirusa.
Wykrywanie nowych mutacji jest wyzwaniem logistycznym, ponieważ wymaga sekwencjonowania wirusów pochodzących z próbek zainfekowanych pacjentów w celu wykrycia wariantów. Obecna skuteczność w wykrywaniu mutacji wirusowych jest niewystarczająca. Stany Zjednoczone, pomimo największej liczby zakażeń, znajdują się na 43 miejscu pod względem sekwencjonowania na obecność mutacji koronawirusów. Republika Południowej Afryki jest na 42 miejscu. Znacznie lepiej wypada Wielka Brytania, która jest na 8 miejscu, z 17% próbek pacjentów przebadanych pod kątem ewentualnych mutacji. Krajami przodującymi pod tym względem są Australia i Nowa Zelandia.
Aspekty bezpieczeństwa szczepionek przeciw Covid-19
Ponieważ społeczeństwo jest wystawione na działanie szczepionki COVID-19 dopiero od kilku miesięcy, długoterminowe skutki uboczne nie są jeszcze w pełni znane. Producenci nie wyjaśniają jednoznacznie, jak długo po szczepieniu będzie trwało wytwarzanie białka kolczastego. Długotrwałe zaostrzenie układu odpornościowego przez wirusowe białko kolczaste może zwiększyć ryzyko reakcji autoimmunologicznej. Dotychczasowe badania kliniczne i szczepienia publiczne były w stanie wyjaśnić jedynie problemy zdrowotne, które pojawiły się w krótkim czasie. Jednak w chwili pisania tego tekstu rządy Danii, Włoch i Austrii zawiesiły stosowanie szczepionki AstraZeneca w związku z doniesieniami o śmiertelnych zakrzepach krwi u zaszczepionych pacjentów, a także doniesieniami o śmierci i zachorowaniach wśród osób, które otrzymały szczepionkę. Do tych krajów dołączyły Estonia, Litwa, Luksemburg, Islandia i Łotwa, które zawiesiły szczepionki tego producenta. Oczywiście takie incydenty są stanowczo zaprzeczane jako przypadkowe i zwalczane przez producentów szczepionek, broniąc swoich cen akcji i przychodów.
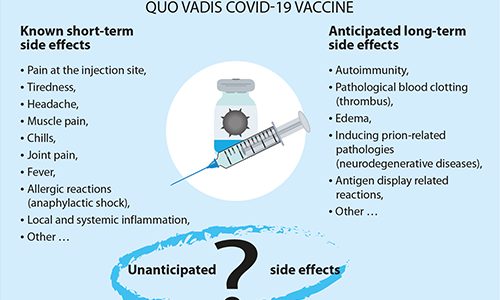
Znane krótkoterminowe skutki uboczne
Jak dotąd, najczęściej zgłaszanymi działaniami niepożądanymi szczepionki Pfizer, trwającymi zwykle kilka dni, były ból w miejscu wstrzyknięcia, zmęczenie, ból głowy, ból mięśni, dreszcze, ból stawów i gorączka. Więcej osób (około 20-40%) doświadczyło tych skutków ubocznych po drugiej dawce niż po pierwszej. Według raportów przedłożonych FDA, około 31% osób w wieku od 18 do 55 lat, które otrzymały drugą dawkę szczepionki Pfizer, zgłosiło gorączkę. W przypadku szczepionki Moderna około 1% osób w wieku od 18 do 64 lat zgłosiło gorączkę po pierwszej dawce, a 17% zgłosiło gorączkę po drugiej dawce.
Efekty uboczne są zwykle bardziej widoczne u osób młodszych niż starszych, prawdopodobnie dlatego, że ich układ odpornościowy jest silniejszy.
Najnowsze dane z amerykańskiego Centrum Kontroli i Prewencji Chorób (CDC) pokazują, że poważne skutki uboczne, takie jak reakcje anafilaktyczne, występują z częstotliwością około 2,5 przypadków na milion dawek szczepionki Moderna i 4,7 przypadków na milion dawek produktu Pfizer. Wiele osób, u których rozwinęła się anafilaksja, miało w przeszłości ciężkie alergie, a niektórzy mieli wcześniej epizody anafilaksji.
Ciężkie reakcje, choć przemijające, wydają się być częstsze w przypadku szczepionek przeciwko COVID-19 niż innych szczepień – ponad 80% osób, które otrzymały szczepionkę Moderna w badaniach klinicznych, miało jakąś ogólnoustrojową reakcję na zastrzyk, z napadami zmęczenia, ból mięśni i inne problemy.
Uważa się, że zanieczyszczenia powstałe w procesie syntezy szczepionek i system dostarczania nanocząstek są głównymi źródłami działań niepożądanych. Z tych powodów producenci szczepionek często podają niższe dawki, aby ograniczyć narażenie osoby na ich działanie. Jednak w przypadku szczepionek mRNA niższe dawki oznaczają niższą siłę działania.
Potencjalne długoterminowe skutki uboczne szczepionek
Potencjalne zagrożenia związane ze szczepionkami na bazie mRNA
Nić mRNA w szczepionce może wywoływać reakcje immunologiczne, które mogą obejmować miejscowe i ogólnoustrojowe stany zapalne, reakcje autoimmunologiczne związane ze stymulacją autoreaktywnych przeciwciał, biodystrybucję i trwałość wyrażanego immunogenu oraz potencjalne toksyczne skutki wszelkich obcych nukleotydów i składników systemu dostarczania. Możliwym problemem może być to, że niektóre platformy szczepionek na bazie mRNA indukują silne odpowiedzi interferonu typu I (Pepini, T. i wsp. 2017), które były związane nie tylko ze stanem zapalnym, ale także potencjalnie z autoimmunizacją (Theofilopoulos AN i wsp., 2005 , Nestle FO i wsp. 2005).
Inna potencjalna kwestia bezpieczeństwa może wynikać z obecności pozakomórkowego RNA podczas szczepienia mRNA. Wykazano, że pozakomórkowe nagie RNA zwiększa przepuszczalność komórek śródbłonka i może w ten sposób przyczyniać się do obrzęku (Fischer S. i wsp. 2007).
Inne badanie wykazało, że pozakomórkowe RNA sprzyjało krzepnięciu krwi i patologicznemu tworzeniu się zakrzepów (Kannemeier C. et al. 2007). Potwierdzałoby to niedawny przypadek śmiertelnego zakrzepu krwi, o którym donoszono w związku ze szczepionką firmy AstraZeneca.
Należy również zauważyć, że pacjenci, u których wystąpią ciężkie reakcje na infekcję, mogą być bardziej narażeni na niepożądane reakcje na szczepionkę (np. burzę cytokinową), które mogą być wywołane przez obce nici mRNA.
I odwrotnie, osoby z bezobjawowym przebiegiem choroby mogą być potencjalnie niereagujące na szczepionkę. Dlatego też markery genetyczne zidentyfikowane jako predyktory ciężkości przebiegu COVID-19 powinny być brane pod uwagę podczas opracowywania i podawania szczepionek.
Potencjalne ryzyko szczepionek opartych na DNA
Wiele aspektów odpowiedzi immunologicznej generowanej przez szczepionki DNA nadal nie zostało poznanych. Ta technika niesie ryzyko wpływania na geny kontrolujące wzrost komórek, jeśli wektor zostanie włączony do krytycznej części kodu DNA gospodarza, co może mieć poważne konsekwencje.
Inne poważne obawy związane z bezpieczeństwem szczepionek opartych na DNA dotyczą możliwości indukowania produkcji przeciwciał przeciwko DNA, co może prowadzić do chorób autoimmunologicznych, rozwoju tolerancji na białko wirusowe (antygen) wprowadzone do DNA, jak również negatywnego wpływu na zdrowie nowych adiuwantów molekularnych.
Dalsze obawy dotyczące bezpieczeństwa obejmują możliwe rozprzestrzenianie się materiału genetycznego do środowiska poprzez potencjalną transformację mikroflory środowiskowej za pomocą zaledwie kilku kopii kompletnego lub fragmentu plazmidu.
Inne obawy dotyczące ryzyka
Ponieważ szczepionki przeciwko COVID-19 zostały zatwierdzone bez szeroko zakrojonych długoterminowych testów bezpieczeństwa, nie można wykluczyć żadnych nieprzewidzianych zagrożeń. Przykłady obejmują:
- Ryzyko związane z wywoływaniem chorób opartych na prionach poprzez aktywację białek wewnętrznych do tworzenia prionów. Te źle uformowane białka powodują kilka śmiertelnych i zakaźnych chorób neurodegeneracyjnych, w tym chorobę szalonych krów u bydła i chorobę Creutzfeldta-Jakoba u ludzi. Priony są również powiązane z chorobą Alzheimera i stwardnieniem zanikowym bocznym (ALS). Raport pochodzący z laboratoriów Human Microbiology Institute w Nowym Jorku, sfinansowany przez firmę farmaceutyczną Johnson & Johnson, wskazuje na obecność sekwencji związanych z prionami w kolcu COVID-19, których nie znaleziono w innych koronawirusach. Przewiduje się, że sekwencje te mogą być obecne w kodzie białka kolca w mRNA lub DNA szczepionki.
- Nie ma publicznie dostępnych danych na temat tego, jak długo wirusowe RNA ulega translacji u biorcy szczepionki i jak długo białko kolczaste będzie obecne w komórce gospodarza. Te nowe białko kolczaste może stać się receptorem dla innych, jeszcze nieznanych czynników zakaźnych. Może być również wydzielane do środowiska zewnętrznego komórki z nieprzewidywalnymi konsekwencjami.
- Niektórzy badacze są zaniepokojeni możliwością wpływania na różnorodność genetyczną poprzez umieszczanie identycznego białka wirusa w komórkach wszystkich osób w populacji globalnej. Stworzyłoby to identyczny potencjalny receptor, który mógłby być celem innych czynników zakaźnych, które są jeszcze nieznane. W takiej sytuacji każdy w populacji stałby się potencjalnie podatny na wiązanie patogenu z tym samym czynnikiem.
Nieoczekiwane skutki uboczne szczepionek
Poza powszechnie obserwowanymi działaniami niepożądanymi, ryzykiem wystąpienia reakcji alergicznych i innymi przewidywalnymi zagrożeniami, nie możemy wykluczyć możliwości wystąpienia innych poważnych i nieoczekiwanych działań po latach, gdy setki milionów ludzi w różnym wieku, różnych ras, grup etnicznych i o różnym stanie zdrowia będzie narażonych na działanie szczepionki COVID-19. Identyfikacja tych efektów i powiązanie ich ze szczepieniem stanowi prawdziwe wyzwanie logistyczne. Ta eksperymentalna technologia wymaga zatem skutecznego nadzoru po wprowadzeniu do obrotu.
POLSKA: ZMARŁO 1670 ZASZCZEPIONYCH OSÓB Z POZYTYWNYM WYNIKIEM TESTU, A 994 OSÓB W CIĄGU 14 DNI
Niniejszy przegląd stanowi pierwszą część serii tematów związanych ze szczepionkami przeciwko COVID-19. W następnej części, która ukaże się wkrótce, omówiona zostanie rola mikroelementów jako skutecznej pierwszej obrony przed infekcjami oraz ich roli jako naturalnych “szczepionek” i czynników wzmacniających układ odpornościowy.
Polecam również artykuł: “Niebezpieczeństwa związane ze zwalczaniem koronawirusa za pomocą genetycznych szczepionek.”
Źródło: https://www.dr-rath-foundation.org/2021/03/covid-19-vaccines-breakthrough-approach-or-unanticipated-health-risk
Zarejestruj się tutaj, dowiedz się więcej i skorzystaj z wielu zalet.
Rejestracja do niczego nie zobowiązuje!





